本期期刊的正文
本期期刊的正文
金卫东 王骞 王自立 施建党 耿广起 朱禧 张佳林
目的:探讨彻底与非彻底病灶清除术治疗脊柱结核的比较.
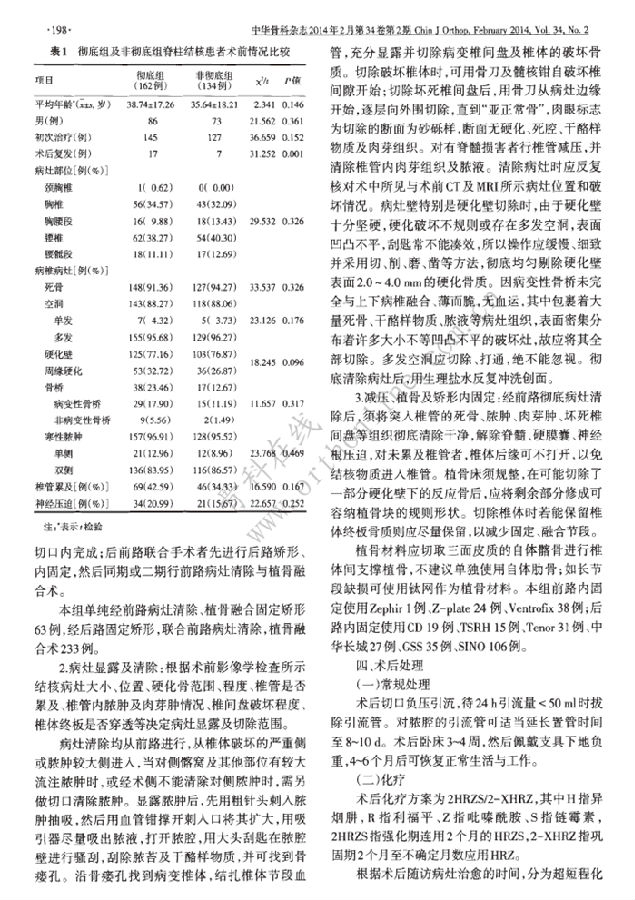
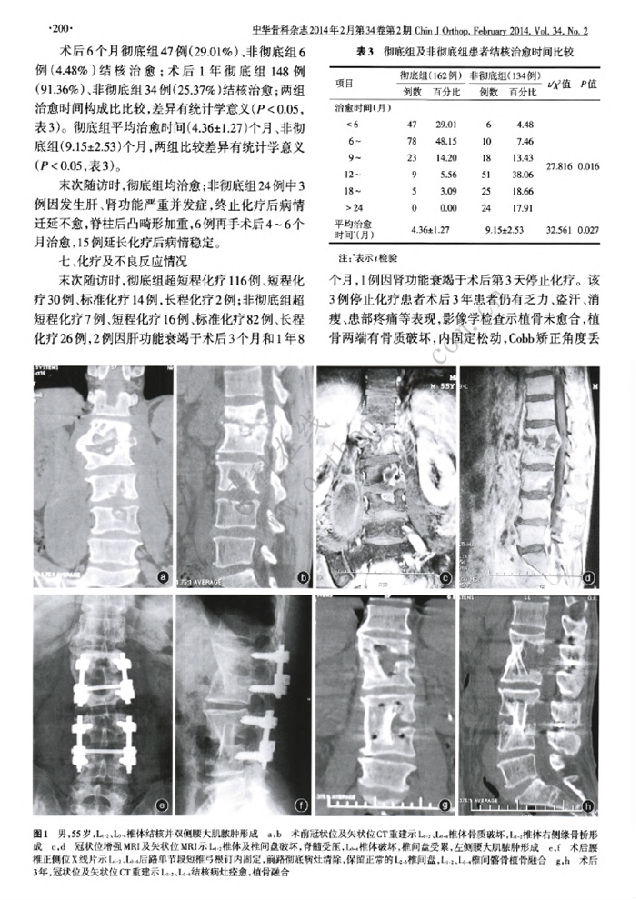
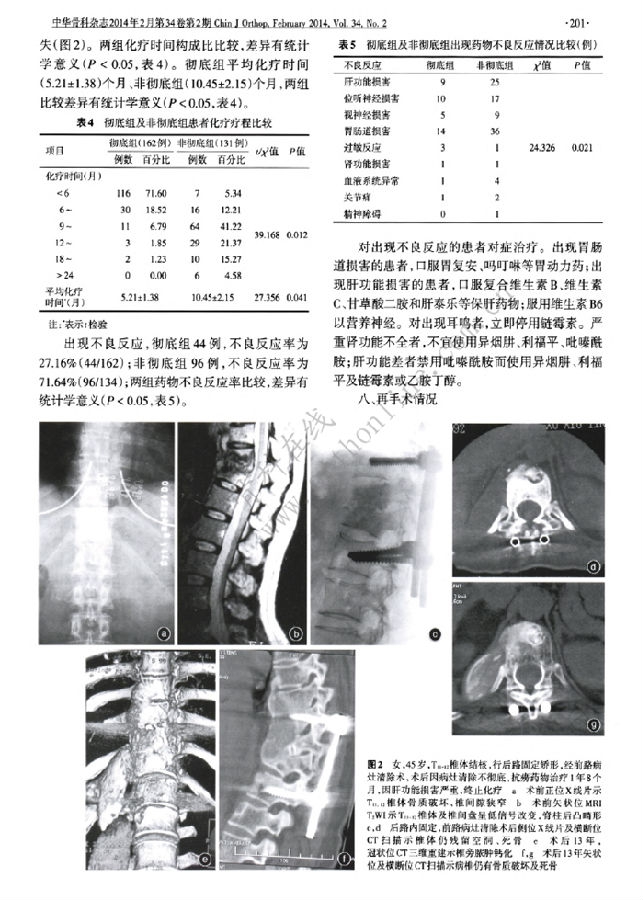
方法:回顾性分析2000年1月至2011年1月,296例脊柱结核患者资料.根据病灶是否彻底清除分为病灶彻底清除组(简称彻底组)和病灶未彻底清除组(简称非彻底组).彻底组162例,男86例,女76例;年龄(38.74±17.26)岁;非彻底组134例,男73例,女61例;年龄(35.64±18.21)岁.行前路彻底病灶清除、髂骨或钛网支撑植骨,后路或前路器械矫形、内固定术.随访观察两组治疗效果.
结果:非彻底组病灶清除不彻底的病灶组织构成因素包括:残留硬化壁36.54%(76/208处)、空洞34.62%(72/208处)、病变性骨桥13.46%(28/208处)、死骨残留3.37%(7/208处)、脓肿残留7.21%(15/208处)、坏死椎间盘及非手术区病灶残留4.81%(10/208处).平均随访时间彻底组(76.13±8.32)个月、非彻底组(79.24±5.49)个月.术后彻底组的临床表现、红细胞沉降率及C反应蛋白均明显较非彻底组改善.术后6个月结核治愈彻底组47例(29.01%)、非彻底组6例(4.48%),平均治愈时间彻底组(4.36±1.27)个月、非彻底组(9.15±2.53)个月,平均化疗时间彻底组(5.21±1.38)个月、非彻底组(10.45±2.15)个月;以上两组比较均有统计学差异.再手术率彻底组为0.62%(1/162)、非彻底组为4.48%(6/134),药物不良反应率彻底组为27.16%(44/162),非彻底组为71.64%(96/134).
结论:硬化壁、多发空洞、病变性骨桥是脊柱结核病灶组织的一部分;将其与传统理论的结核病灶组织一并清除的彻底病灶清除术可提高脊柱结核病灶治愈时间、缩短疗程、降低药物不良反应发生率.