来源:《中国修复重建外科杂志》2023年6月第37卷第6期
作者:薛华明,马童,文涛,杨涛,薛龙,雷雪枫,冀家中,张文正,涂意辉
膝关节创伤后关节炎(post-traumaticarthritis,PTA)是膝关节内或邻近的关节外骨折、韧带损伤、半月板切除和孤立的软骨缺陷等导致的关节病变,与关节面负荷增加/接触面积减小,不稳定/非生理性剪切应力以及机械负荷过载、轴向偏移、力线不良等因素显著相关。PTA可导致患者关节明显疼痛及日常活动受限,对于累及单间室的终末期患者往往需要手术治疗。但考虑到PTA发病因素、初次损伤及初次治疗方法等影响因素较多,因此目前对于该类患者的手术方案存在争议。
单间室骨关节炎是人工单髁置换术(unicom-partmentalkneearthroplasty,UKA)的适应证,符合现代保膝理念,具有保留交叉韧带和骨量、患膝本体感觉及活动能力恢复快、住院时间短,以及与TKA相比,患者能获得更接近正常步态模式等优点。PTA常累及单间室,患者年龄小于原发性骨关节炎患者,活动能力要求更高,理论上采用UKA治疗可获得更好的临床疗效。Madan等采用UKA治疗1例骨折后出现内侧间室晚期PTA的青年男性患者,并取得了良好早期疗效,提示UKA治疗PTA的可行性。目前,UKA治疗PTA的临床报道有限,且样本量较少,研究结果也存在差异。为此,我们回顾性分析了2014年3月—2021年9月采用UKA治疗的30例膝关节PTA患者临床资料,总结早中期疗效,为临床选择治疗方案提供参考。
1临床资料
1.1患者选择标准
纳入标准:①膝关节单间室PTA且Kellgren-Lawrence(K-L)分级为3、4级;②前、后交叉韧带以及内、外侧副韧带功能完整;③膝关节屈曲畸形或内、外翻畸形<15°,应力位X线片示内翻或外翻畸形可手法矫正,对侧胫股关节间隙无明显变窄;④采用微创UKA治疗;⑤随访时间>12个月且临床资料完整。
排除标准:①合并对侧胫股关节退变且K-L分级3、4级;②患膝髌股关节面严重磨损,呈沟槽样改变;③全身各部位存在活动性感染及膝关节炎症性关节炎;④患膝有胫骨或股骨截骨手术史;⑤严重骨质疏松症(T值≤−2.5且存在骨质疏松性骨折史)。
2014年3月—2021年9月,30例(30膝)膝关节PTA患者符合选择标准纳入研究。
1.2一般资料
本组男14例,女16例;年龄33~81岁,平均64.5岁。左侧16例,右侧14例。身高145~173cm,平均161.8cm;身体质量指数19.8~35.6kg/m2,平均26.7kg/m2。美国麻醉医师协会(ASA)分级:Ⅰ级5例,Ⅱ级23例,Ⅲ级2例。
16例为关节内骨折后PTA,其中胫骨内侧平台粉碎性骨折3例、外侧平台粉碎性骨折13例,Schatzker型:Ⅱ型7例、Ⅲ型6例、Ⅳ型3例。8例为关节外骨折后PTA,其中股骨远端粉碎性骨折5例、胫腓骨近端骨折3例。6例为软组织损伤后PTA,均为创伤引起的半月板撕裂。初次损伤治疗:保守治疗12例;手术治疗18例,其中切开复位内固定15例、撕裂半月板切除术3例。保守治疗患者受伤至本次手术时间为5~486个月,中位时间96.5个月;手术治疗者前次手术至本次手术间隔28~564个月,中位时间126个月。
PTA累及内侧间室10例,外侧间室20例。K-L分级:Ⅲ级19例,Ⅳ级11例。胫骨骨缺损根据安德森骨科研究所(AORI)分级标准,均为Ⅰ级,即包容性干骺端骨缺损<5mm。外翻膝20例,内翻膝10例。
1.3手术方法
手术均由同一名关节外科医师完成。蛛网膜下腔阻滞麻醉下,患者取平卧位,大腿根部绑止血带并手术全程应用,大腿中部托架支撑。
外侧间室患者使用LINK骨水泥型固定垫片单髁假体。采用改良髌旁外侧入路,首先检查膝关节3个间室及前、后交叉韧带功能状态,以排除手术禁忌。2例髌股关节退变较严重,同时行髌骨成形及髌周去神经化。①胫骨截骨:采用髓外定位法行胫骨截骨,垂直截骨时关节内旋10°~15°,水平截骨时后倾3°~5°。测试膝关节屈曲间隙及胫骨假体试模大小。②股骨髁截骨:于膝关节伸直位确定股骨髁上缘截骨参考线。彻底剔除残留的表层软骨,塑形以适配假体轮廓,股骨定位孔钻孔。安装试模测试膝关节屈伸间隙,确保屈曲间隙较伸直间隙大2mm。测试股胫假体活动轨迹,测试有无撞击。安装股骨和胫骨侧假体,骨水泥固定。
内侧间室患者使用第3代Oxford活动垫片单髁假体。采用髌旁内侧入路,暴露病变的内侧间室,检查并确认前交叉韧带及外侧间室负重区软骨完整性后,去除内侧胫股间隙和髁间窝增生骨组织。首先采用髓外定位法行胫骨截骨,截骨深度取胫骨磨损最低点下方2~3mm,注意保护内侧副韧带。然后采用髓内定位法行股骨截骨,根据屈伸间隙对等原则,借助截骨导向器行股骨远端截骨。注意反复试模测量以平衡屈伸间隙,测试运动轨迹及排除撞击。最后植入假体和聚乙烯衬垫。
1.4术后处理
术后常规给予预防感染及下肢深静脉血栓形成治疗。术后第2天拆除绷带后开始踝关节背伸、跖屈运动和腿部肌肉按摩,鼓励患者积极行股四头肌功能锻炼,膝关节主动活动达完全伸直、屈曲≥90°,并开始拄拐下地行走;2周后可弃拐负重行走。术后3、6、12个月及之后每年定期随访1次。
1.5疗效评价指标
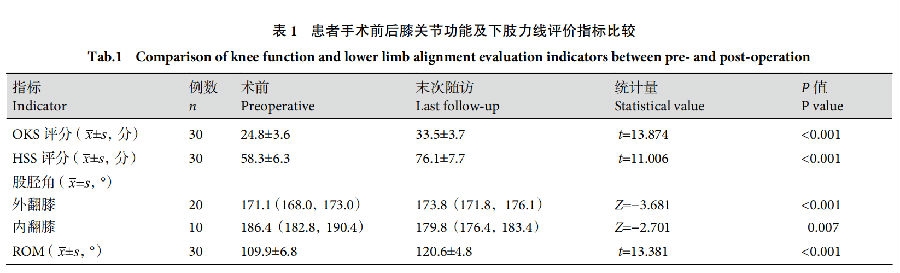
记录手术时间、住院时间以及并发症发生情况。采用牛津膝关节评分(OKS)、美国特种外科医院评分(HSS)以及膝关节活动度(rangeofmotion,ROM)评价膝关节功能。采用5级患者自我评估法评估手术满意度,其中失望0分、不满意1分、中立2分、满意3分、非常满意4分,按照以下公式计算患者满意率,满意率=(满意例数+非常满意例数)/总例数×100%。摄负重位X线片,测量股胫角,评估下肢力线矫正情况。
1.6统计学方法
采用SPSS22.0统计软件进行分析。计量资料行Kolmogorov-Smirnov正态性检验,如符合正态分布,以均数±标准差表示,手术前后比较采用配对t检验,多组间比较采用单因素方差分析,两两比较采用SNK检验;不符合正态分布,以M(Q1,Q3)表示,手术前后比较采用配对样本的Wilco-xon秩和检验。检验水准取双侧α=0.05。
2结果
本组手术时间50~95min,平均63.7min;住院时间3~8d,平均6.9d。2例切口发生浅表感染,经换药及抗炎治疗后愈合;其余患者切口均Ⅰ期愈合。均无下肢深静脉血栓形成、血管神经损伤等并发症发生。患者均获随访,随访时间17~109个月,中位时间70个月。末次随访时,患者OKS评分、HSS评分和ROM均较术前改善,差异有统计学意义(P<0.05);下肢力线获得矫正,内、外翻膝股胫角手术前后比较差异均有统计学意义(P<0.05)。其中外翻膝畸形矫正3.8°(2.4°,4.8°),内翻膝畸形矫正5.5°(2.1°,10.9°),差异无统计学意义(Z=1.274,P=0.203)。见表1。患者自评满意度评分为1~4分,平均3.1分;患者满意率达86.7%(26/30)。2例外侧间室UKA患者,初次损伤均为胫骨外侧平台粉碎性骨折,其中1例术后5年出现内侧进展性关节炎(K-L2级),表现为内侧轻度疼痛不适,以保守治疗及随访观察为主;1例术后7年仍残留膝外侧明显疼痛合并内侧进展关节炎,膝关节伸膝无力、跛行,以消炎止痛对症治疗及康复训练为主。影像学复查示随访期间均无垫片脱位、假体松动及假体下沉发生,无1例行假体翻修。见图1、2。
3讨论
3.1PTA的流行病学特点及发生机制
了解导致PTA发生的因素对其早期诊断和防治具有重要意义。除年龄外,关节创伤是导致PTA这种退行性疾病的主要原因,23%~50%膝关节外伤患者最终会发展成PTA。本组16例患者存在胫骨平台粉碎性骨折史,其中11例经切开复
位内固定术治疗,另5例仅行保守治疗,受伤距UKA手术治疗最长时间达564个月,与既往文献报道从初次创伤到人工全膝关节置换术时间为7~28年一致。对于膝关节内粉碎性骨折,早期、及时手术干预对于延缓PTA的发生并最终推迟UKA手术时间具有重要意义。解剖学复位和严格的内固定能够减少关节面不平整并恢复下肢力线,从而减少导致PTA的点接触应力显著升高问题。但即使创伤得到充分治疗,PTA患病风险仍然高达20%~50%,提示该病发病机制复杂,研究导致关节软骨退化的机械生物学、分子和细胞变化可能为早期临床干预带来新的机会。
3.2PTA术式选择
终末期PTA治疗TKA是比较经典术式选择,但因为初次手术瘢痕、关节畸形、骨质缺损、骨质疏松和韧带损伤等因素,提升了手术难度。研究表明TKA治疗PTA在手术时间、围手术期并发症、假体翻修率等方面均显著升高。胫骨高位截骨术被认为是相对年轻、活动能力强、低级别骨关节炎和膝内翻畸形患者的替代选择,但对于骨关节炎分级为AhlbackⅡ级或以上患者,失败风险明显增加。本组患者均为K-LⅢ~Ⅳ级病变,无关节外畸形,截骨手术并不合适,应优先考虑膝关节置换术。
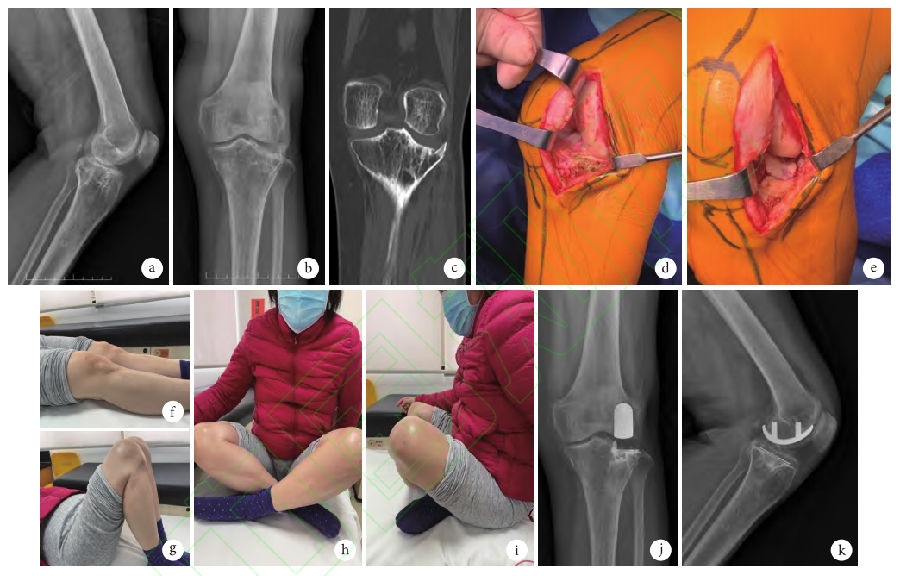
图2患者,男,33岁,右膝胫骨内侧平台粉碎性骨折(SchatzkerⅣ型)继发内侧PTAa、b.术前正侧位X线片;c、d.术前冠状位CT及MRI示内侧平台关节软骨磨损,间隙狭窄;e、f.术后3个月正侧位X线片示假体位置良好,内固定物完全取出;g、h.术后1年正侧位X线片示假体在位,无松动、下沉
UKA手术目的是采用微创手段改善患者下肢功能、减轻疼痛,要取得良好的手术疗效,确定适当的适应证和禁忌症显得尤为重要。PTA患者年龄明显小于原发性骨关节炎患者,而年轻患者实施UKA仍然存在争议。Kyriakidis等系统综述表明,年龄<60岁患者选择UKA治疗可获得良好疗效,10年假体存活率高达96.5%。本组患者相对年轻,其中6例年龄<60岁,1例仅为33岁。该例33岁患者X线片提示为内侧间室终末期PTA,经长期保守治疗效果差,最终选择UKA治疗,术后患者功能恢复满意,尤其可以满足日常运动需求。然而,年轻患者实施关节置换需要非常慎重,与其活动量大加之可能对膝关节置换术后运动能力恢复期望值过高,导致即使在手术技术上成功,患者也可能对手术不满意的结果。
Lustig等回顾了13例采用UKA治疗的外侧间室PTA患者,随访平均10.2年,膝关节功能评分显著提高,假体5年和10年存活率均为100%。Sah等报道了10例采用UKA治疗的PTA患者,5年随访结果显示KSS评分较术前明显改善,但是仍然低于原发性骨关节炎患者。2020年Romag-noli等报道了13例胫骨平台骨折继发PTA患者,结果表明UKA可有效恢复膝关节功能和矫正下肢对线,并且临床结果和9年存活率与原发性骨关节炎无明显差异。本研究共纳入各种原因导致的PTA患者30例(30膝),中位随访时间70个月,末次随访时OKS、HSS评分以及ROM均明显改善,下肢力线矫正满意。结合上述研究结果,表明UKA可以作为治疗PTA的一种有效选择。
3.3UKA注意事项
①术前需要严格选择局限于单间室病变的PTA患者,同时应综合分析膝关节僵硬程度、活动度减少程度以及继发性骨缺损、软组织包膜受损、皮肤瘢痕及血运改变、韧带病损、初次手术后残余畸形、内植物残留等情况。
②从技术方面考量,PTA难度相对较大,需周密的术前评估和规划,要求术者具备丰富的处理复杂创伤及关节病例经验。
③术中选择尽量沿原切口入路,可适度延长切口,手术切口避免与陈旧切口过度靠近。内植物如果不影响假体植入或稳定,术中尽量不取出,以减少出血或感染风险。骨缺损避免过大,以免截骨后间隙填充没有匹配厚度的假体。特别注意胫骨平台缺损如果影响骨皮质环的稳定性,胫骨假体植入后容易骨折或松动。
④注意内、外侧间室UKA存在不同技术要点,在切口入路、固定或活动垫片假体选择、胫骨及股骨侧截骨、假体安放位置及屈伸间隙平衡等方面存在明显区别。
⑤作为UKA的备选方案,术前常规准备初次或翻修TKA假体。
综上述,UKA治疗PTA后患者疼痛明显缓解,膝关节活动度显著改善,功能恢复良好,早中期疗效满意,患者满意度较高。但是本研究为回顾性研究,样本量少,部分患者随访时间有限,缺乏内、外侧UKA及与TKA治疗的对照比较,因此UKA在PTA治疗疗效仍需进一步研究观察。
引自:薛华明,马童,文涛,杨涛,薛龙,雷雪枫,冀家中,张文正,涂意辉. 人工单髁置换术治疗膝关节创伤后关节炎的早中期疗效[J]. 中国修复重建外科杂志:1-6.
声明:本文来源于专业期刊和书籍,由骨科在线编辑综合整理,如涉及版权问题请联系我们。