从20世纪60年代至今,现代全髋关节置换术取得了长足的进步并且在老年患者身上取得了良好的长期应用经验。尽管假体和手术技术得到了很大的发展,但是由于全髋关节假体固有的设计理念,造成了关节假体的活动度小于正常髋关节,特别是对于功能要求较高的年轻患者,全髋关节置换术后的磨损、功能、松动等问题尚未完全解决。许多手术医生要求全髋置换术后的患者避免多接触、高冲撞的运动,要求他们改变生活方式和规律。对活动积极的年轻患者来说,全髋关节置换术存在比较明显的缺陷,如较高的早期翻修率,尤其体现在那些男性、从事活动量较大的工作、在术后参加体育运动的人群中。对于这一问题,髋关节表面置换术具有独特的优势。最主要的适应人群就是青年以及高活动度的髋关节疾病患者。
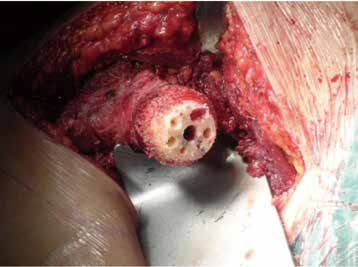
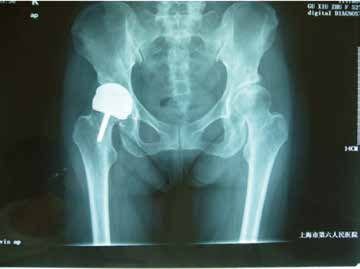
髋关节表面置换术是一项非常有特点的髋关节重建技术,通过切除受损的髋关节关节面并代之以相应的表面型置换假体,从生物力学和解剖上对髋关节进行了重建,同时,大直径的假体设计提供了更为可靠的稳定性和活动度,因而使髋关节的骨量和功能都得到了最大限度的保留(图1)。从一定意义上来说,髋关节的表面置换是骨组织的微创置换。Hayaishi等比较髋关节表面置换术与保留股骨颈金属大直径全髋关节置换术术后股骨近段骨密度的改变,发现髋关节表面置换术后股骨近段骨密度显著高于全髋关节置换术。Scott等对关节表面置换失败翻修手术与初次全髋关节置换术进行了比较,发现两者在手术创伤、时间、出血量以及并发症方面没有显著差异。 髋关节表面置换术保留了股骨头、颈结构和股骨近端骨量,重建了正常髋关节的应力传导,对局部骨组织的生物力学改建带来有利影响(图2)。
A

B
C

D
图1:A和B:髋关节表面置换使得年轻患者髋关节的骨量得到最大限度的保留。C:术后X线片显示患者髋关节的生物力学参数得到良好的重建。D:由于大直径的假体设计为患者提供了可靠的稳定性,患者获得了满意的髋关节功能及活动度。
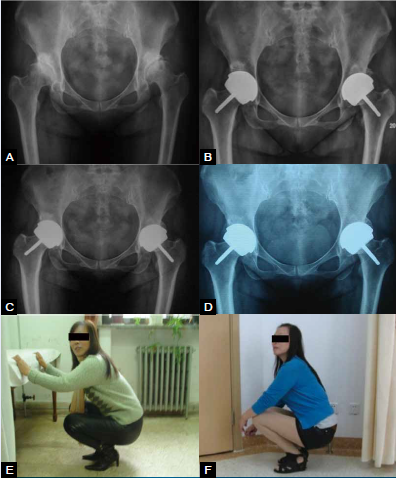
图2女性35岁,双髋OA。术前(A)、术后3个月(B),2.5年(C)和术后6年(D)X线片显示假体固定良好,由于应力传导符合生理特点,双侧髋臼外上方术前硬化和囊性变的区域发生了良好的骨组织改建。术后3月(E)和6.5年(F),髋关节功能良好,具有高运动能力。
初期髋关节表面置换术失败的重要原因在于不适合的假体,较差的假体设计以及不适合的工具,手术技术本身并没有固有的缺陷。近20年来,随着基础研究的不断深入,无论是表面置换假体的材料、设计和加工工艺,还是手术技术都得到了极大的发展。到目前为止,髋关节表面置换假体已经发展至第3代甚至第4代,生产厂家从十年前的一两家发展到目前几乎所有的著名人工关节公司都推出了各自的表面置换假体。其共同特点是采用高碳合金材料、金属对金属承重面、骨水泥型股骨假体和非骨水泥型髋臼假体的混合型固定方式。现代髋关节表面置换的早期结果令人满意,在20世纪70~80年代常见并发症如假体松动和股骨颈骨折,在现代已较少见。
De Smet在2002年报道310例髋关节表面置换术的短期随访结果,平均随访时间1.01年,假体生存率为99.7%。随后在2004年Daniel报道446例髋表面置换术,平均随访时间3.3年,假体生存率为99.8%。Amstutz报道400例髋表面置换术,平均随访时间3.5年,假体生存率为94.4%。而在Amstutz最近的1000例全髋关节表面置换术平均随访5.6年的报告中,假体生存率达到95.2%,并且在2002年之后没有失败的病例报告。
在2005年Treacy等报道144例一期髋表面置换术,未给出平均随访时间,但所有手术都是在1997~1998年间完成,假体生存率为98%。在术后步态和本体感觉方面,与传统的全髋置换术相比,髋关节表面置换术后的患者步态更接近正常髋关节步态,具有更强的外展肌肉力量和更快的行走速度,同时,术后患者具有良好的髋关节本体感觉、消除了患者在运动时对脱位的恐惧,其早期康复和运动能力的恢复优于全髋关节置换术。Daniel的446例关节表面置换术中,92%单侧置换的患者在业余时间参与运动,62%的患者参与了较高强度的体育活动。Narvani的51例髋关节表面置换术后,患者参与运动的比例从术前的65%增加至术后的92%。虽然髋关节表面置换在我国起步较晚,病例数和随访时间都不足,但初步的临床结果报告是令人鼓舞的。
近十几年来,有关髋关节表面置换的报道也日渐增多,既有中短期随访的报道,也有失败原因分析,更有假体摩擦学、材料学、生物力学等方面研究的成果。表面置换假体的质量已经达到较高水平,手术成败的关键逐渐转移到骨科医师对适应证的正确掌握和手术技巧的熟练程度。目前,我国髋关节表面置换术还处于早期阶段,开展还不够广泛,仅仅局限于少数大医院和少数医师,其主要原因是对髋关节表面置换技术缺乏正确认识。
受传统观念的影响,很多医师一听到髋关节表面置换术就把它与高失败率划上等号,过于担心股骨颈骨折等并发症的发生;加上手术技术要求较高,髋关节表面置换术长期以来未受到足够重视。多数医师习惯于传统的人工全髋关节置换体位、入路和手术操作,甚至认为大直径金属对金属全髋关节假体优于表面置换而不愿接受表面置换术。就技术而言,表面置换术操作难于全髋关节置换术,需要专门培训和一定的学习曲线,但表面置换术和全髋关节置换术是针对不同人群的两种技术,虽然它们都可以获得很好的关节活动度,但髋关节表面置换恰如膝单髁置换一样,主要针对年轻、病变轻、病灶局限,骨质量好的患者,而后者更适合老年髋疾病患者。表面置换术的特点是保留骨量,为日后翻修提供良好基础,面对假体松动带来的骨缺损困局,表面置换失败翻修其实就是初次人工全髋关节置换手术。
作为年轻患者高功能活动需求,髋关节表面置换术的出现具有重要意义,这么说并不意味髋关节表面置换术结果一定好,没有手术风险,什么人都可以做。表面置换的优点并非自然和良好的功能和临床结果划等号,表面置换的长期临床结果还缺乏人工全髋关节置换那样大量循证医学证据证实。手术者必需经过严格的专门培训,具有大量临床全髋关节置换术的经验,并规范地使用这一技术操作;同时,对患者的选择和手术指征的把握亦同等重要。虽然,髋关节骨关节炎、股骨头坏死、髋关节发育不良、强直性脊柱炎等均可以行表面置换术,但手术指征需严格把握,切忌将严重的股骨头坏死、僵直的强直性脊柱炎患者、Crowe Ⅲ和Crowe Ⅳ型髋关节发育不良的患者进行表面置换术。尤其对刚开始应用这一技术的医师,你可以很艰苦地把手术做下来并提供一张看似不错的X线片,但这并不意味这些患者具有合适的手术指征;此外由于国人多数体格较小,髋关节解剖结构不同于西方人,应避免选择颈干角小于130°、颈长低于3cm,头颈比例小于1.3:1的患者。
髋关节表面置换术的特点是保留股骨侧的骨量以及大直径假体能提供良好的功能。年轻以及对关节活动度有要求的患者是首选。在大多数的文献里,作者都提到了全髋关节置换术在青年人群中的较低的假体生存率,这本身是表面置换的优势所在。然而不可否认的是,活动量的增加必然是假体使用寿命的影响因素。这与年青患者需要改善髋关节活动功能的迫切愿望是一对矛盾。在缺乏长期随访结果的情况下,仍然需要对这一技术的选择和患者的选择持谨慎态度。考虑到金属离子可能的影响,年轻未生育的女性患者、肾功能不佳的患者以及对金属材料过敏者都应谨慎使用。
随着大直径金属-金属全髋关节及表面置换的广泛应用以及对这些病人随访时间的延长,越来越多的问题也呈现在我们的面前。美国JOA在2010年1月发表了“Metal on metal: is it worth the risk?” 的编者按,对金属-金属界面带来的问题提出了疑虑,英国MHRA在2010年4月对金属-金属全髋关节造成部分病人的疼痛提出警告,希望找出这种无法解释的疼痛的原因。而个别关节厂商因为较高的并发症发生率,对金属-金属髋关节系统甚至实施了召回。这些关注同样在国内关节外科引起反响,需要我们理性的分析与思考,做出正确的判断。对于金属-金属界面的关注以及顾虑主要集中在这样一些方面:
1、磨损问题:磨损是关节置换中无可避免的问题。从实验室和临床的数据中可以发现,金属-金属界面较传统的金属聚乙烯界面的磨损显著下降,并且从摩擦学理论上说,大直径金属-金属界面更容易获得液膜润滑,从而降低磨损。但也有研究指出,因为磨损颗粒小,MOM的磨损颗粒数量可以是MOP的几百倍,没有临床文献证明大直径的MOM可以减少磨损。而且,已经发现在MOM的关节中有早期骨溶解发生,其机理不明确,可能与金属过敏有关。
2、软组织假性肿瘤:近期有关金属-金属关节置换相关问题的讨论热点集中在软组织假性肿瘤的高发生率上。有报告称软组织假性肿瘤在MOM的病人中发生率高,成为金属-金属髋关节置换翻修原因的第一位(图3)。目前多数学者认为与金属磨损颗粒相关。而临床报告软组织假性肿瘤切除时会发生软组织缺失,往往伴有股骨近端骨坏死,会增加翻修难度,病变的程度会比X线上表现的要严重。短期内再翻修的几率高,并且金属-金属髋关节表面置换的翻修结果较传统全髋关节置换翻修结果差,仅相当于翻修全髋关节置换的再次翻修。组配式假体头颈锥形连接部位的腐蚀(corrosion)形成的金属磨损碎屑引起的组织反应近年来受到人们越来越多的关注,研究显示,假性肿瘤并不是MOM所特有的,MOP的病例中同样存在类似的假性肿瘤。有关假性肿瘤的发生确切原因和机制目前仍不完全清楚,不同的研究结论各异。牛津大学的Xia等学者通过对从发生软组织假性肿瘤的表面置换术后患者翻修术中获取的软组织标本进行超微结构研究,提出了金属颗粒导致软组织假性肿瘤形成的可能机制(图4):纳米级的钴/铬金属颗粒主要被巨噬细胞所吞噬,聚集在巨噬细胞的吞噬体内,当金属颗粒的密度超过一定限度后,可溶性更强的钴颗粒从吞噬体释放出来进入巨噬细胞的细胞浆内,导致巨噬细胞及其附近的成纤维细胞死亡,并进一步引起周围组织反应,最终形成假性肿瘤。这是目前比较具有说服力的一种假说。与陶瓷-陶瓷髋关节的异响一样,金属-金属髋关节的软组织假性肿瘤的发生也是一些散发的报道,还没有大样本或者注册登记系统的报告。


图3:患者,女性,74岁,7年前因右髋OA在我院行右髋表面置换术,术后行走功能可,活动可,持续诉右髋关节酸胀不适,保持门诊随访。A:术后1年X线片;B:术后7年X线片,可见股骨颈部位有缩窄;C:减伪影MRI检查提示右侧股骨大小粗隆周围假瘤形成(红色箭头所示)。D和E:术中切除的炎性假瘤及其剖面观;F:截断股骨颈取出假体可见股骨颈骨质受侵蚀缩窄;G:对假瘤组织进行扫描电镜检查可见软组织内部大量纳米级的金属颗粒(图中白色颗粒);H:右髋翻修术后X线片。
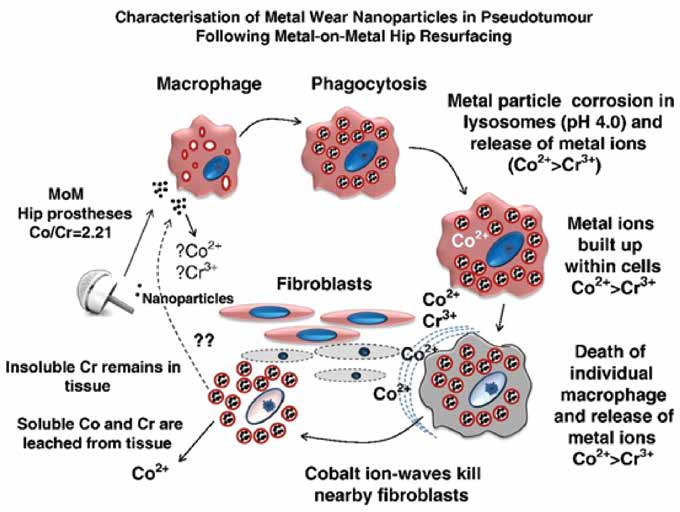
图4:钴/铬金属颗粒导致假性肿瘤形成的机制假说示意图:纳米级的钴/铬金属颗粒主要被巨噬细胞所吞噬,聚集在巨噬细胞的吞噬体内,当金属颗粒的密度超过一定限度后,可溶性更强的钴颗粒从吞噬体释放出来进入巨噬细胞的细胞浆内,导致巨噬细胞及其附近的成纤维细胞死亡,并进一步引起周围组织反应,最终形成假性肿瘤。(引自:Z. Xia, Y.-M. Kwon, S. Mehmood, C. Downing, K. Jurkschat, D.W. Murray, Characterization of metal-wear nanoparticles in
pseudotumor following metal-on-metal hip resurfacing. Nanomedicine: NBM 2011;7:674-681)
3、金属离子问题
金属-金属(MOM)表面置换会导致血液或尿液中金属离子浓度升高,这是学术界目前普遍关心的问题。金属离子浓度在所有金属植入物中均存在的问题。在金属-金属髋关节置换中,髋臼外展角度增大可以发现离子浓度增高显著,并且与小直径股骨头有关。目前认为主要与金属头-臼的边缘负荷有关。但是,MOM血清中金属离子浓度仅1~5ppb,远达不到毒性水平。Clarke等对22例行MOM髋表面置换的患者进行了检测,根据其检测结果,采用金属-金属为关节面的表面置换假体的患者血液中钴和铬的浓度明显增高,其术后血液中金属离子浓度,不仅高于正常人,与同为MOM表面的THA术后患者相比也有明显升高。作者认为这与假体采用大直径设计,导致骨与金属的接触面增大有关。
虽然金属假体会引起血液或尿液中金属离子浓度升高,但究竟这种变化会对人体产生多少影响仍未有定论。已有人通过动物模型证明Co、Cr、Ni离子浓度过高与恶性肿瘤相关,但目前还没有表面置换假体引起人体肿瘤的报道。而且大部分动物模型对于人体肿瘤的研究并没有指导性意义。另外,到目前为止对于如何测量血液中金属离子仍未有公认一致的协议、方法或技术。现存的所有方法对如何界定离子浓度高低也存在很大差异。因此,对于MOM表面置换术后血液金属离子浓度升高问题,仍然需要长期以及系统性的研究。
总之,髋关节表面置换术能够最大限度的保留患者的髋关节骨量和关节活动度,应当成为年轻患者髋关节疾患的优选治疗方式。良好的手术结果取决于正确的患者选择、优秀的假体设计、良好的手术技术以及正确的假体安装参数。髋关节表面置换术的早、中期临床随访结果令人满意,但近年来有关金属-金属全髋关节置换的担忧和讨论值得医生对其进行必要的关注,对于金属-金属髋关节表面置换以及全髋关节置换病人更加密切的观察和随访是有必要的,尤其是出现各种髋关节不适症状的病人的随访和检查。只有长期随访生存率的报道,以及骨科界广泛开展这一技术所获得的经验才能最终证明这一技术的可靠性。