作者:中国人民解放军联勤保障部队第908医院 李浩
审校:南昌大学第一附属医院 陈明
股骨头骨折多见于青壮年,损伤机制多为车辆撞击形成的仪表盘损伤,常伴有髋关节的脱位。临床表现为髋关节的疼痛和活动障碍,典型体征包括髋关节的屈曲、内收、内旋及下肢短缩畸形。
Pipkin分型和Brumback分型是股骨头骨折最常采用的分型方法,这两种方法对制定手术方法、判断预后均有一定价值。
分型
股骨头骨折的Pipkin分型:
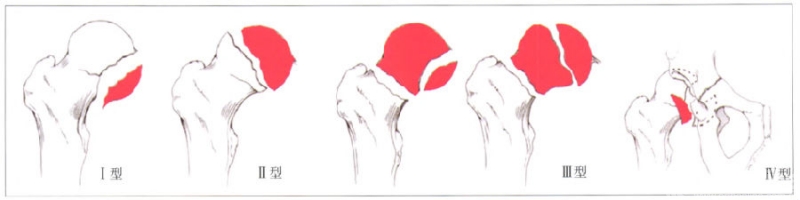
I型,骨折块位于中央凹的下方,此时骨块的血供来自于内下方支持带血管;
II型,骨折线通过中央凹的上方,此时骨折块的血供还来自于圆韧带血管;
Ⅲ型,任意类型的股骨头骨折合并有股骨颈骨折,这类骨折需要急诊手术,最为少见;
IV型,合并有髋臼骨折的股骨头骨折,髋臼骨折的类型多为后壁、横形或T型骨折。
Brumback分型是建立在髋关节脱位的基础上,没有脱位的股骨头骨折,不适合使用Brumback分类法:

I型,骨折块位于股骨头内下方,分为:IA型,即髋臼缘微小或无骨折,髋关节复位后稳定;IB型,即髋臼缘骨折明显,髋关节不稳定。
Ⅱ型,骨折块累及股骨头内上部分,分为:ⅡA型,髋臼缘微小或无骨折,髋关节复位后稳定性良好;IIB型,髋臼缘骨折明显,髋关节不稳定。
Ⅲ型,髋关节脱位合并股骨颈骨折,分为:ⅢA型,不伴有股骨头骨折;ⅢB型,同时伴有股骨头骨折。
Ⅳ型,股骨头骨折合并髋关节前脱位,分为:ⅣA型,为压痕骨折;IVB型,为软骨下剪切型骨折。
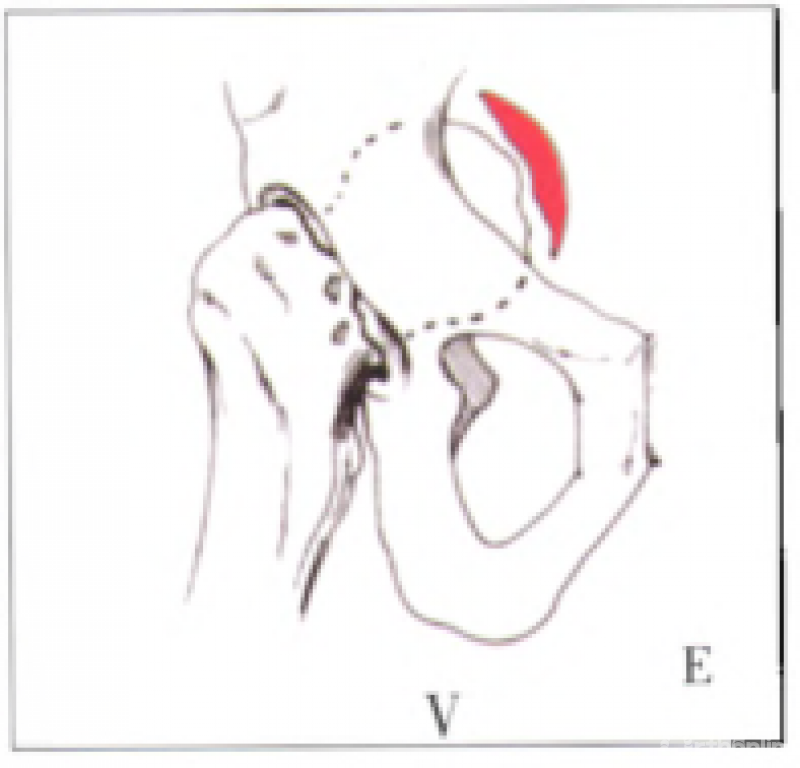
V型,髋关节中心性脱位伴股骨头骨折。
治疗
青壮年股骨头骨折中,保守治疗一般只适用于无移位或移位<2mm的类型,且要求髋关节稳定性良好,髋关节间隙内无软骨游离体、盂唇卡压,头臼匹配关系良好,而手术是绝大多数病例的必然选择。
对于股骨头骨折伴后脱位闭合复位失败、股骨头合并股骨颈骨折、复位后头臼不匹配、坐骨神经损伤进行性加重等,需要急诊切开复位。
需要手术治疗的情况:
闭合复位失败
有移位的股骨颈骨折关节对合不良
坐骨神经进行性损伤症状
股骨头骨折未解剖复位>2mm
髋臼骨折
关节内碎骨块
手术方法:
骨块切除
骨折复位内固定
人工关节置换术
依据Pipkin分型谈具体手术治疗:
I型:小骨块切除,较大骨块复位内固定,早期功能锻炼。
II型:切开复位内固定。
Ⅲ型:股骨颈内固定,股骨头内固定,人工关节(年龄较大),预后差。
IV型:切开复位内固定,后壁骨折通常伴随股骨头骨折,通过Kocher-Langenbeck后侧股骨大粗隆翻转入路处理;前柱骨折时采用髂腹股沟或Stoppa入路。
手术入路与具体治疗方法
手术入路包括经典的Kocher-Langenbeck(K-L)入路、Smitll-Peterson(S.P)入路,髋关节内侧入路,以及几乎万能的Ganz入路,每一种手术入路都有其优缺点和适应证。
K-L入路:
K-L入路是治疗股骨头骨折的经典入路,适用于闭合复位失败的股骨头骨折切开复位、合并髋臼骨折(后壁、横形和大部分T形骨折)的股骨头骨折等,伴有坐骨神经损害症状进行性加重时,也可行K-L入路进行坐骨神经探查。
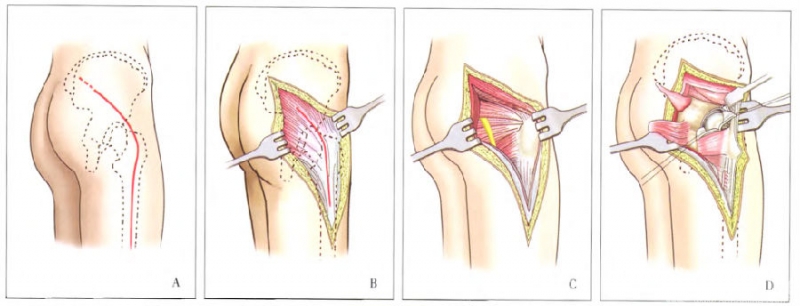
(K-L)入路示意图。A首先确认髂后上棘、股骨大转子和股骨干,切口起自髂后上棘下外侧各5cm,弧形越过大转子,沿股骨干延伸;B分开髂胫束和臀大肌,注意大转子以上部分可用手指或组织剪分离;C暴露外展外旋肌群的联合腱和梨状肌,将其切断之前,需作缝合定位,注意保护切口内的坐骨神经;D将外展外旋肌群联合腱切断后,即可显露靛关节囊后侧,切开关节囊,显露股骨头。
不足:
复位固定骨块困难
需要重新后脱位
血运破坏大

Smith-Petersen入路:
Smith-Petersen入路避免了对股骨头血供的额外损伤,并且比较容易显露股骨头骨折块,股骨头骨折块通常在前内侧,通过后侧入路完成复位或许比较困难。
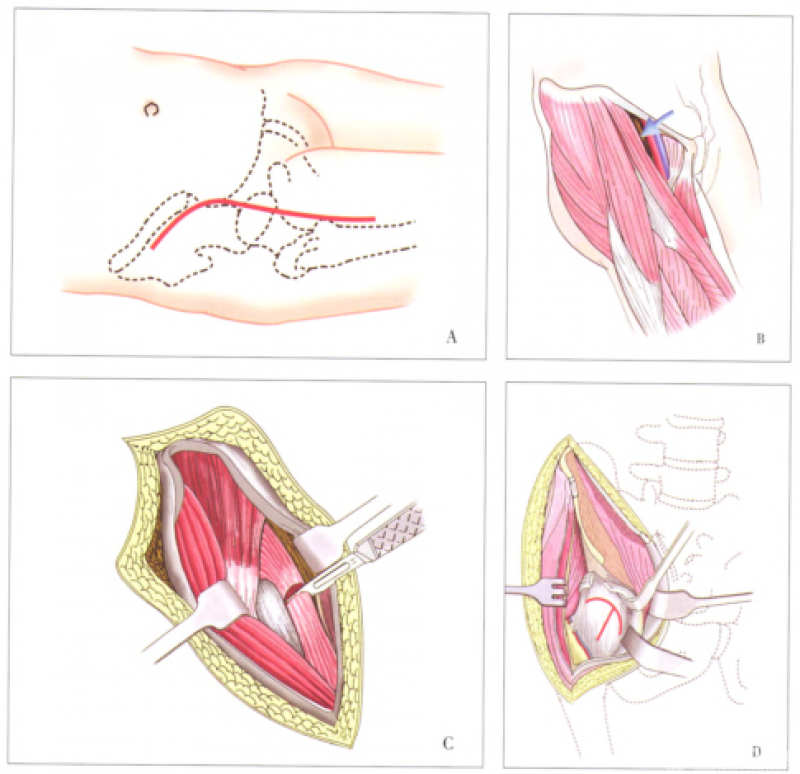
Smith-Peterson(S-P)入路示意图。A切口起自髂嵴中部,沿髂嵴外唇、经髂前上棘,转向髌骨外缘方向;B沿阔筋膜张肌内侧缘,分离其与缝匠肌间隙;C于髂前下棘和髋臼上缘股直肌直头和反折头下1cm切断,将股直肌拉向远侧,显露下方的髋关节囊前侧,z形切开关节囊,显露股骨头,术野内的旋股外侧血管升支可予以结扎。
优点:
时间短、出血少
股骨头坏死率不增加
便于复位和固定
不足:
异位骨化比例高
Pipkin IV型骨折暴露困难
Ganz截骨入路:
前侧入路发生异位骨化的风险高,后侧入路发生股骨头坏死的风险更高,基于后侧入路的股骨大转子翻转,对于股骨头骨折似乎更合适。
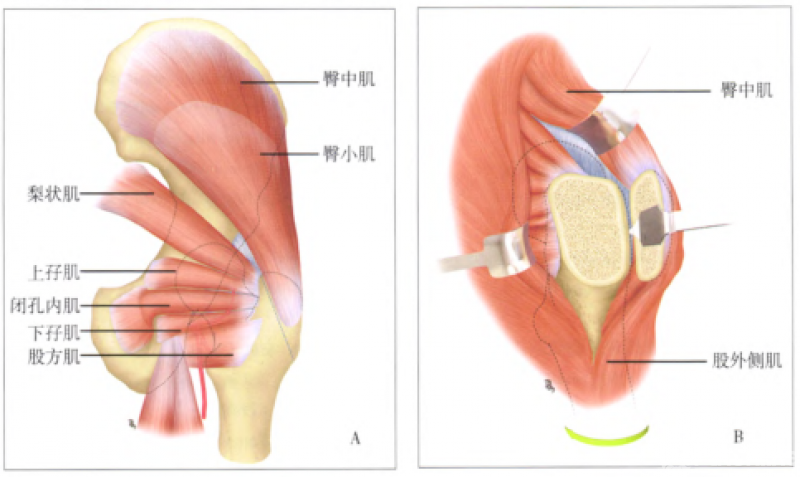
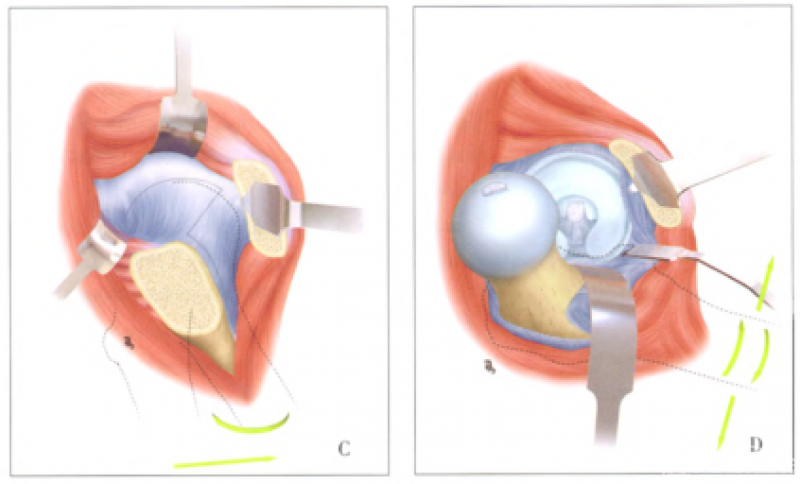
Ganz入路示意图。A显示大转子的截骨部位,注意旋股内侧动脉的走行,保留闭孔内肌的完整性;B大转子截骨后,将骨片及臀中肌和股外侧肌翻向前侧;C“z”字形切开髋关节囊时,首先沿股骨颈长轴,再依次向前下、沿髋臼缘切开。注意范围勿超过小转子,避免损伤旋股内侧动脉;D彻底切开关节囊后,切断股骨头圆韧带,屈曲、内收、外旋髋关节。即可显露股骨头全貌。对于Pipkin II型骨折,圆韧带与骨折块相连,打开关节囊即可脱位髋关节。
优点:
显露充分
股骨头血供破坏小
头臼间隙可达11cm,接近360度显露头、臼
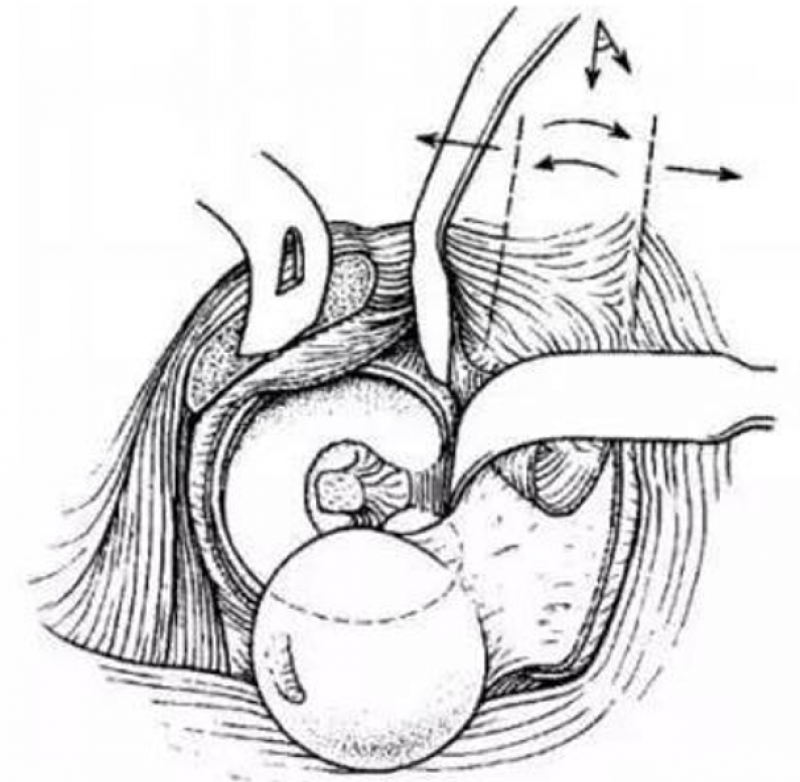
缺点:
1.手术创面大,瘢痕长;
2.术后存在大粗隆截骨处骨折不愈合风险。
该入路适用于PipkinⅢ、Ⅳ型股骨头骨折;对PipkinⅠ、Ⅱ型股骨头骨折优势不明显。
髋内侧入路:
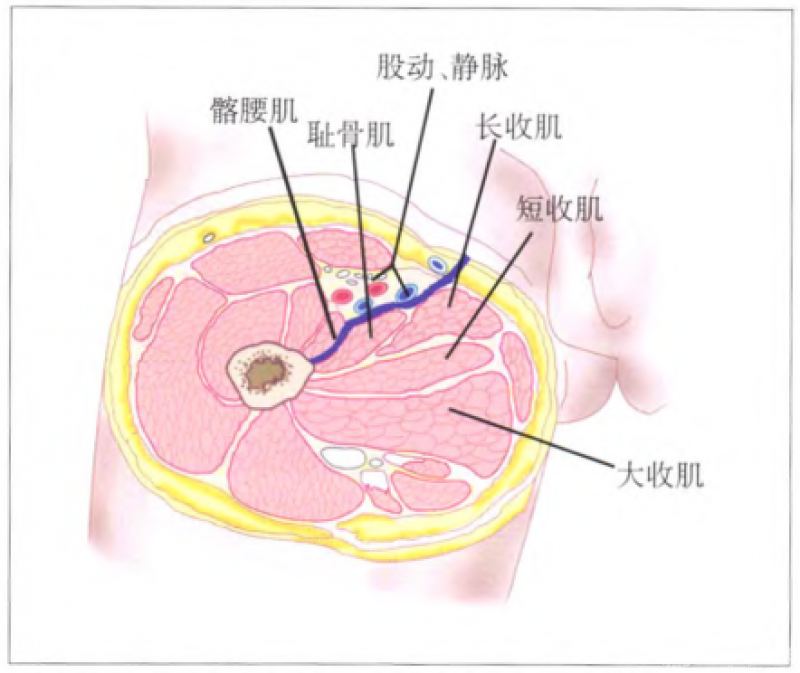
手术切口示意图,切开皮肤及皮下组织,将大隐静脉牵向外侧,沿长收肌走行纵行切开筋膜,于内收肌群与股动、静脉血管束之间进入,显露小转子后将附着于此的髂腰肌向外侧牵拉即可显露髋关节前内侧关节囊。
手术切口:
全麻后患者平卧于手术床,常规碘伏消毒患侧下肢及患侧髋关节,铺无菌巾单。患肢取外展屈髋、屈膝的蛙式位,即“4”字体位。
皮肤切口起自腹股沟皱褶,于内收肌外缘沿肌肉走行方向向远端延伸,切口长约6~9cm。
典型病例
患者女,21岁,未婚。主诉车祸外伤致双髋部疼痛伴活动受限14小时入院。患者既往体健,无烟酒史及药物滥用史。
入院查体:生命体征平稳;双髋关节呈“弹性固定”位,即呈屈髋屈膝、内旋内收位,局部触痛明显,双髋关节活动障碍,双足动脉搏动可触及,双下肢末梢血运,各趾活动及触痛均正常。
骨盆CT示:双髋关节后脱位伴双股骨头骨折。
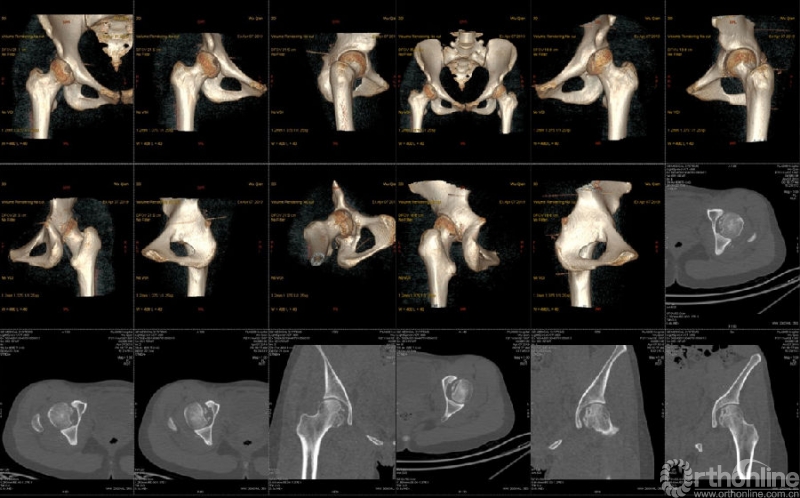
影像学检查

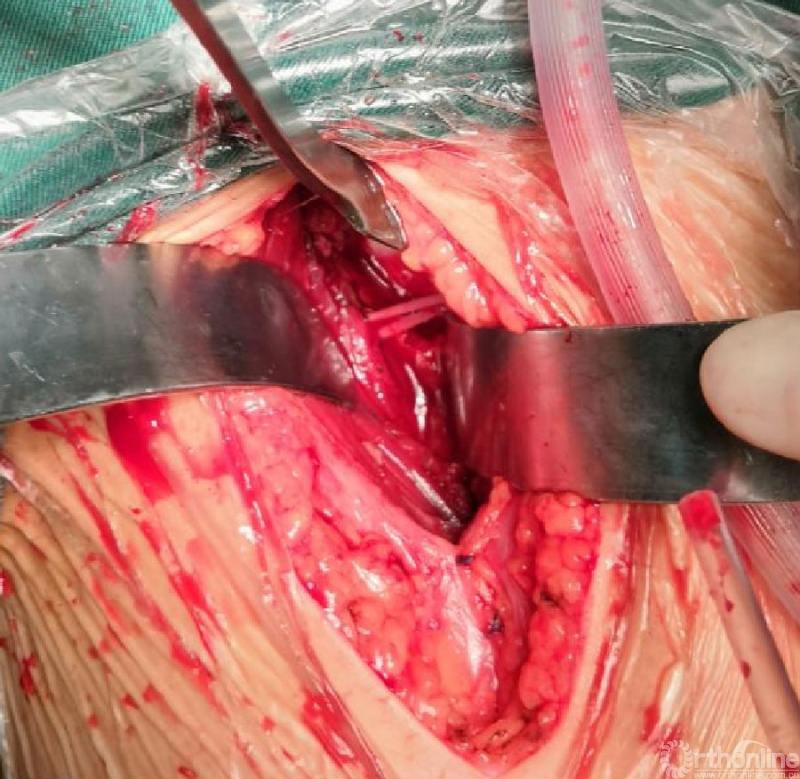
术中资料
对横跨切口远端的旋股内侧动脉血管束应特别注意,其自股骨颈的前方经内侧绕至后方延伸为旋股内侧动脉深支,是股骨头血供的主要来源。
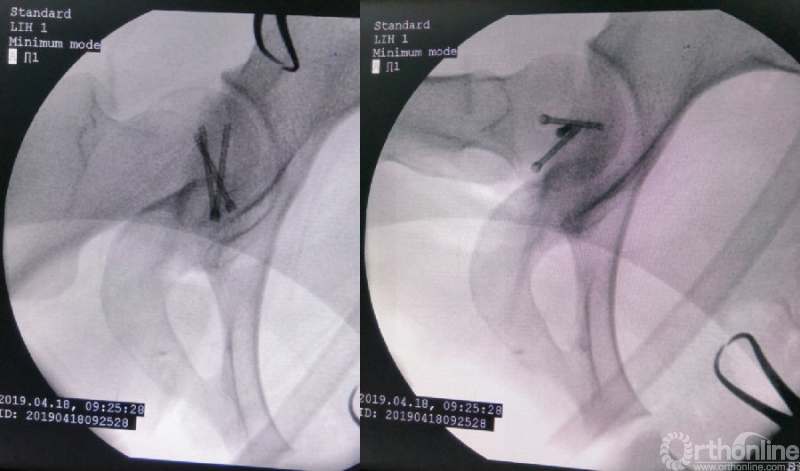
术后影像学资料
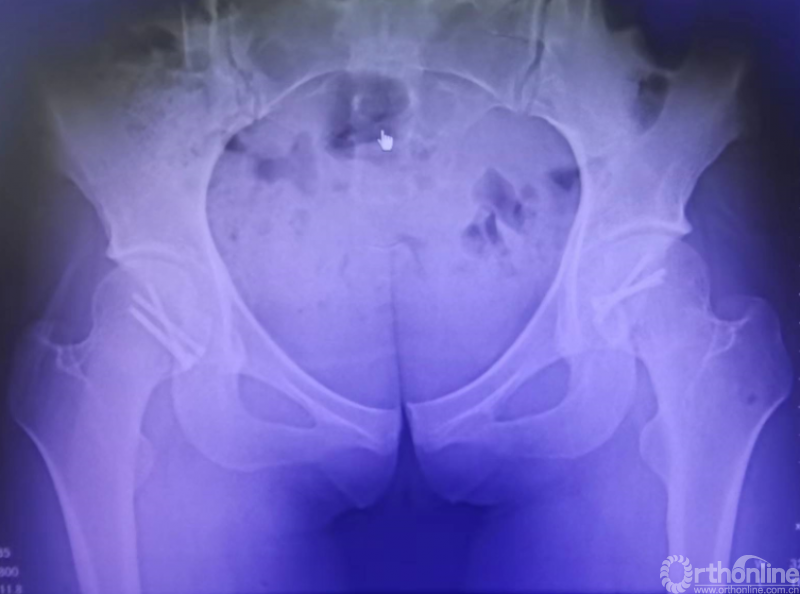
术后1年
讨论
髋内侧入路优势:
1.手术切口小,位于大腿根内侧,术后瘢痕小且隐蔽;
2.沿肌间隙进入,无需结扎血管或切断肌肉,对PipkinⅠ、Ⅱ型股骨头骨折显露简单,且易于复位及置钉;
3.术后恢复快,可早期功能锻炼,骨化性肌炎等并发症发病率低。
故我们推荐:PipkinⅠ、Ⅱ型股骨头骨折(尤其是年轻女性患者)首选髋关节内侧入路。
髋内侧入路劣势:
因该入路只能在关节囊的前内侧切开,无法直视整个股骨头,且术中脱出股骨头存在一定难度,故当存在:
1.关节间隙内存在游离骨折块;
2.股骨头粉碎性骨折;
3.PipkinⅢ、Ⅳ型股骨头骨折。
时需选择更适合的手术入路。
选择某种手术入路重要原因包括:
1. 骨折类型
2. 伴随损伤的位置
3. 手术医师的喜好