腰骶丛神经损伤(lumbosacral nerve injury)临床较为少见,主要因其位于骨盆内,与臂丛神经易受到牵拉移位、撕裂撕脱损伤不同,其受到稳定的骨盆骨性结构保护,对一般外伤作用力的抵抗力较强。
只有发生了威胁生命的高能量损伤——严重的骨盆骨折、后环断裂移位时才出现腰骶丛损伤。目前,腰骶丛损伤的诊断与处理仍是一个棘手的问题,应当予以高度重视。
一、解剖
腰骶丛由腰丛和骶丛组成。腰丛来源于腰1~3神经根前支、一部分胸12和一部分腰4,其位于腰大肌深面、腰椎横突前方。
腰丛的主要分支为股神经(腰2~4后股)、闭孔神经(腰2~4前股),还包括支配腰大肌、髂肌和腰方肌的肌支和股前外侧皮神经(腰2~3)、髂腹下神经(腰1)、髂腹股沟神经(腰1)、生殖股神经(腰1~2)。
骶丛来源于腰4~5、骶1~3神经根前支和一部分骶4前支,其中腰4~5神经根组成腰骶干,长3~4cm,横断面是卵圆形,宽约10mm,厚4mm,含约40个神经束及许多神经外膜成分。它位于腰大肌下方,在骶骨体外侧斜行向外下横越骶髂关节前方,位于髂总血管后方,在梨状肌上缘加入骶丛汇合。
骶丛的主要分支为坐骨神经,其中胫神经及腘绳肌支部分来源于腰4~5、骶1~3的前股,腓总神经来源于腰4~5、骶1~2的后股;还包括臀上神经(腰4~5、骶1)、臀下神经(腰5、骶1~2)、阴部内神经(骶2~4)、股后皮神经(骶1~3)和支配梨状肌、闭孔内肌、股方肌等的肌支(图2-4-5-1、图2-4-5-2)。
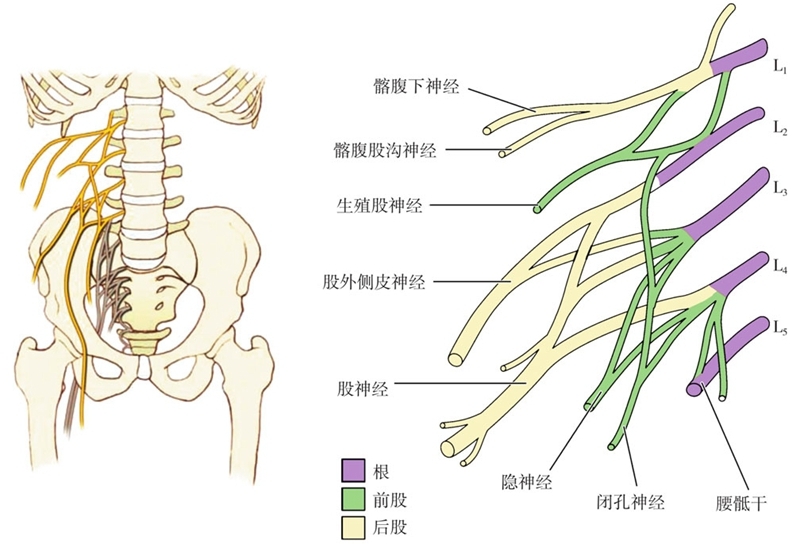
图2-4-5-1 L1~L5解剖

图2-4-5-2 L5~Co1解剖
二、损伤原因
腰骶丛损伤的病因多为高速交通事故、高处坠落、塌方等致骨盆骨折、骨盆环破裂,尤其后环断裂移位,如骶骨骨折、骶髂关节骨折脱位时。
正常时腰骶丛在骨盆内的移动度极小,而腰骶丛损伤的机制常为骨盆后环骨折移位或合并关节脱位所造成的牵拉致伤,少数为压迫性损伤。病理性改变可以是神经失用、轴突断裂,严重者神经断裂,个别神经根撕脱。
腰骶丛也可由火器伤、刺伤等穿透性损伤致伤,常导致神经断裂,多合并腹、盆腔内脏器官与大血管多种损伤。
腰骶丛损伤偶见于妊娠后期、分娩时受胎头或产钳压迫,或在能前区受骼总动脉等变异的嵌压,还见于肿瘤切除、骶骨手术中的医源性损伤。放射治疗是导致腰骶丛损伤的主要原因,其他因防护不当或误接触废弃放射源也可导致损伤。
三、诊断
不稳定性骨盆骨折时,腰骶丛损伤的早期临床诊断较为困难,原因在于患者多合并头、胸、腹及下肢损伤,神经损伤的临床表现常被其他伤情所掩盖,且多数患者不能配合医生做全身检查,到病情稳定后方才受到注意。
因此,患者在早期复苏时及病情稳定后均应进行仔细地神经学检查,谨防漏诊。
(一) 病史
有明确的外伤史,尤其存在不稳定性骨盆骨折、后环断裂时有并发骶腰丛损伤的可能。
(二) 临床检查
临床神经检查注意腰4根以下(会阴、臀部和下肢)运动、感觉的功能检查,注意直肠、膀胱、括约肌功能及肛周感觉检查。由于骨盆骨折时合并的神经损伤常因患者伴发头部损伤、插管和使用镇静或麻醉药物的影响难于评价,仔细检测评价直肠和膀胱功能可以排除骶丛损伤。
神经损伤的重要表现是受损神经分布区的感觉和运动障碍。神经受损程度不一,从暂时性的麻痹到运动和感觉完全丧失,这常和骨折脱位的严重程度有关。
对腘绳肌、踝背屈肌无收缩和大腿后、小腿外后及足部痛觉迟钝者则诊为坐骨神经成分损伤;对股内收肌麻痹及大腿内侧痛觉减退者即为闭孔神经成分损伤;对伤后膀胱功能障碍,远期遗留有勃起功能障碍者,则诊为骶神经支或马尾损伤。
但由于受损神经可以是盆内各神经(为闭孔、阴部内),也可发生在组成各神经的腰骶干或腰1~5、骶神经前支,此外神经损伤又多为挤压或牵拉所造成的不全损伤,因此,仅根据临床检查多难于确定神经定位和定性诊断。
(三) 电生理学
检查肌电图检查既可确定神经损伤的有无,又可为神经损伤的定位和定性诊断提供依据。如Weis报道28例(包括髋臼骨折、骶骨骨折和骶髂关节脱位三类)骨盆骨折,临床未发现有神经损伤表现,经肌电图检查发现11例(40%)分别有腰骶丛、坐骨神经、腰5骶1根或股神经损害的肌电图改变。
Majeed(1992)行术前肌电图检查,发现一组骨盆骨折病例神经损伤发病率为33%,而临床仅一半患者有明显神经损伤表现。Helfet(1995)报道30例半骨盆垂直不稳定骨折术前体感诱发电位检查发现同侧神经损伤的有15例,占50%。
因此,对涉及后环的骨盆骨折除应仔细进行临床神经学检查外,若有条件应考虑做肌电图、体感诱发电位(SEP)、运动诱发电位(MEP)检查,及早发现和确诊合并的神经损伤。
(四) 影像学检查
Finney和Wulfman(1960)曾报道了一例脊髓造影证实的腰段脊神经撕脱。一般在伤后3周行脊髓造影。
但有学者认为脊髓造影不做常规检查,因与臂丛根性撕脱伤不同,骶段较少有造影剂溢出至椎间孔外侧,腰段即使有外溢也并不代表神经根完全撕脱。
X线平片、CT、CTM、MRI有助于了解骨盆骨折平面、骶骨垂直骨折、骶髂关节脱位、腰骶管断裂、椎间盘病变及节前根性撕脱等。
(五) 诊断要点
暴力损伤后,有下肢肌力减退、反射消失、感觉障碍,但不能用单一神经根或周围神经损伤所致解释,损伤平面位于骨盆内。
所有涉及骶髂关节的骨盆骨折患者只要病情允许,均应进行全面的神经检查。电生理学、诊断性影像学检查在评价、确诊患者伤情中起着重要作用。MRI是一种首先的无创技术,脊髓造影仅用于MRI阴性时(Chin和Chew1997)。
另外,对于不稳定性骨盆骨折,包括已经骨折手术复位固定,或下肢截肢但仍存在顽固性疼痛的患者,要考虑有腰骶神经根撕脱的可能。
四、治疗
明确神经损伤是卡压伤、牵拉伤,还是撕脱伤对于治疗方式选择及判断预后具有重要意义。
骶神经根在狭小的骶孔中走行,腰骶干与骶髂关节距离较近(<1cm),轻微的骨折移位或继而出现的血肿、晚期机化的瘢痕会造成神经卡压;而巨大暴力牵拉腰骶丛也会造成不可逆的损伤;明显垂直方向的骨折移位提示腰骶丛损伤。
神经卡压、神经牵拉所致的神经损伤多为不完全性的,而神经根撕脱伤多表现为完全性损伤,预后差,治疗难度大。如临床表现为腰髂丛损伤,而影像学检查不显示有明显的神经卡压,则可推论神经损伤主要由神经牵拉造成。大多数情况下,巨大暴力导致的骨盆骨折合并的腰骶丛损伤常由卡压和牵拉所致。
(一)保守OR手术
对伤后一般情况稳定,明确腰骶丛损伤的患者何时进行外科干预,目前尚无统一意见。临床相当一部分患者的腰骶丛损伤可以在保守治疗中自行恢复,虽然这种恢复可能是不完全的。因此,一部分学者不主张用外科手术的方法治疗此病,或仅行骨折的复位固定手术,而不主张早期行神经探查减压术。
Majeed认为,创伤后的腰骶丛损伤在伤后3个月左右开始自行恢复,在伤后2年左右停止自行恢复。文献中患者腰骶神经自行恢复的比例差异较大。有文献报道没有任何恢复现象,而Majeecl报告的病例均恢复,其中37%完全恢复,63%部分恢复。
(二)手术时机
由于目前对于神经损伤的致伤原因及损伤后自然转归的认识存在差异,所以对何时行探查减压手术的最佳时间也存在争议。
对于大部分不完全损伤的神经卡压伤及神经牵拉伤患者,早期去除致伤因素非常必要。虽然部分患者神经功能受损后,保守治疗可能得到完全的恢复,但是在伤后早期,现阶段并没有区别某个个体可以完全恢复的标准。
因此,在条件允许且不考虑医原性损伤的前提下,应积极行外科手术干预,即解除卡压神经的组织及神经牵拉,恢复正常解剖结构。在骨折复位,解除神经牵拉后,如没有明显神经卡压情况,则可二期进行手术探查松解。
早期手术干预松解神经,与骨盆骨折的早期手术复位固定理念相近,可以作为骨盆手术原则的补充部分,在复位固定骨盆骨折的同时,最大限度保存神经功能。
(三)手术方式
根据神经损伤的定位诊断,选择具体的手术方式。在患者自身条件允许的情况下,前后联合入路能够最大范围地显露,完成相对彻底的神经松解。而对于大部分骶骨骨折患者,后路椎板切除术即可完成神经的探查松解。
对于邻近骶髂关节的骨盆后环骨折脱位,在合并神经损伤的前提下,可以选择切开复位、神经探查减压、前路钢板内固定术。术中应用神经电刺激可以减少术中神经损伤。一些学者倡导术中应用体感-诱发电位监测(soniatosensory evoked potentialmonitoring,SEPM)神经受损情况。
由于神经根撕脱伤是完全性损伤,不可能自行恢复神经功能,所以无须早期手术减压探查。二期手术的目的不是减压神经,而是恢复神经的解剖和重建功能。神经移植桥接术治疗神经根/神经丛撕脱伤疗效不佳。
受全臂丛治疗术式及原则的提示,神经转位(闭孔神经)被用来治疗腰骶丛损伤。但是,神经转位术存在如下问题:
①经转位后继发神经功能障碍;
②术后受转位的神经功能恢复不佳;
③转位神经与受损神经不匹配(神经纤维数量、运动与感觉纤维构成比例);
④邻近器官组织副损伤。
这些问题大大限制了神经转位手术的开展。当患肢疼痛严重时,可行交感神经丛切断术及背根进入区“损害术”,以减轻患者痛苦。
来源:《骨科学》
主编:侯树勋
相关阅读: