来源:
《骨科临床与研究杂志》,2019年9月第4卷第5期
作者:
北京积水潭医院
查晔军 李庭 蒋协远 公茂琪
整理:
骨科在线
肘关节脱位同时合并桡骨头和冠状突骨折是一种复杂的骨折脱位,可导致复发性脱位、半脱位、关节退变、关节不稳定、异位骨化及关节僵硬等并发症。1996年,Hotchkiss在“Rockwood and Green’s fractures in adults”第4版一书中首次将其命名为“terrible triad of elbow”,中文译为肘关节“可怕三联征”或“恐怖三联征”。既往认为,肘关节“恐怖三联征”十分“恐怖”,一旦确诊即会让医患双方望而却步,不敢较早地进行康复训练。随着对这一损伤类型认识的不断深入以及手术技术和系统康复策略的进步,这一损伤的预后也得以明显改善,因此建议将这种复杂的骨折脱位统一命名为肘关节三联征。 肘关节三联征是后外侧旋转不稳定(posterolateral rotational injury,PLRI)中的一种表现,是因为摔倒时受到外翻、旋后和轴向的应力,使尺骨近端相对于肱骨远端发生向后或后外侧的移位,进而发生一系列损伤;损伤自外侧开始向后旋转至内侧,导致前关节囊和侧副韧带张力增加继而失效。桡侧尺副韧带( lateral ulnar collateral ligament,LUCL)常自其外上髁止点撕脱,是最早损伤的结构,随后桡骨头、冠状突骨折和肘关节前关节囊失效,最后内侧副韧带(medial collateral ligament,MCL) 前束可能失效,也可能保持完整。肘关节三联征的治疗目标是重建肘关节同心圆性复位及稳定性,并进行早期活动,尽可能恢复肘关节功能,同时减少并发症。多数肘关节三联征的骨折会引起关节活动的骨性阻挡,且难以维持肘关节的稳定性。若肘关节过长时间制动则会导致关节僵硬, 因此一般需通过手术治疗。肘关节“三联征”的手术入路包括后正中入路、内外侧联合入路及前入路等。多数骨科医生会选择后正中入路或内外侧联合入路对内外侧结构进行重建。这两种入路尽管可以更好地恢复肘关节的稳定性,但会明显增加创伤,同时也会明显增加后期出现关节僵硬、异位骨化及尺神经症状的概率。通过前入路处理冠状突虽能较好地固定冠状突,但会破坏前关节囊的稳定作用,且一旦发生僵硬,后期松解将很难改善伸肘活动度,因此不建议采用前入路。在临床实际工作中,多数病例采用单一外侧入路即可解决问题,获得较满意的效果,仅极少数病例需附加内侧切口。现将经外侧单一切口治疗肘关节三联征的操作技术要点介绍如下。
手术显露
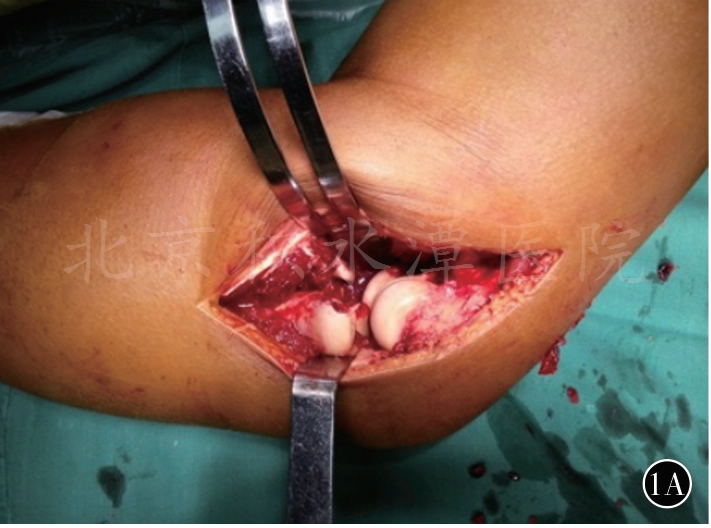
1A 桡骨头内固定前可很好地显露冠状突骨折块
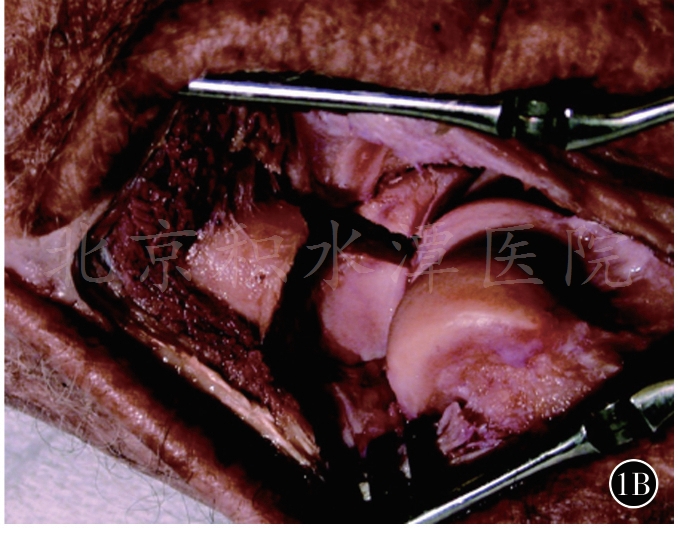
1B 切除桡骨头后可很好地处理冠状突骨折块
采用单一外侧入路,由浅至深依次显露损伤的LUCL止点、桡骨头骨折、冠状突骨折及前关节囊,然后再由深至浅,由内至外依次对冠状突+前关节囊、桡骨头、外侧副韧带(lateral collateral ligament,LCL)复合体+伸肌总腱起点等受损结构进行修复。以外上髁作为解剖学标志,沿髁上嵴—外上髁—桡骨头中点连线做一4~6cm的切口,皮下游离。此时通常在外上髁中线后方发现软组织撕脱,形成裸区,从原始裂口进入,沿肱骨外上髁和桡骨头中线劈开指总伸肌,远端至桡骨颈部即可,避免损伤桡骨转子下方的桡神经深支;近端剥离外上髁中线前方的肱桡肌和桡侧腕长短伸肌,向前拉开前关节囊(如图1,经外侧入路可清晰显露桡骨头和冠状突骨折)。即使桡骨头骨折块小或相对完整,也可通过该入路很好地显露和处理冠状突,桡骨头置换时显露更清楚。
冠状突骨折和前关节囊的处理
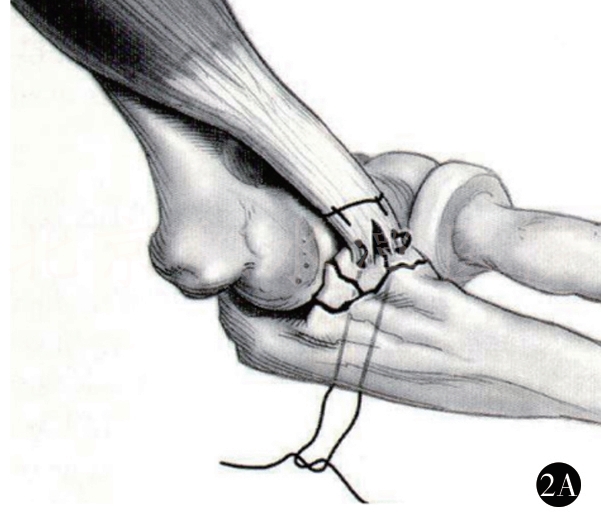
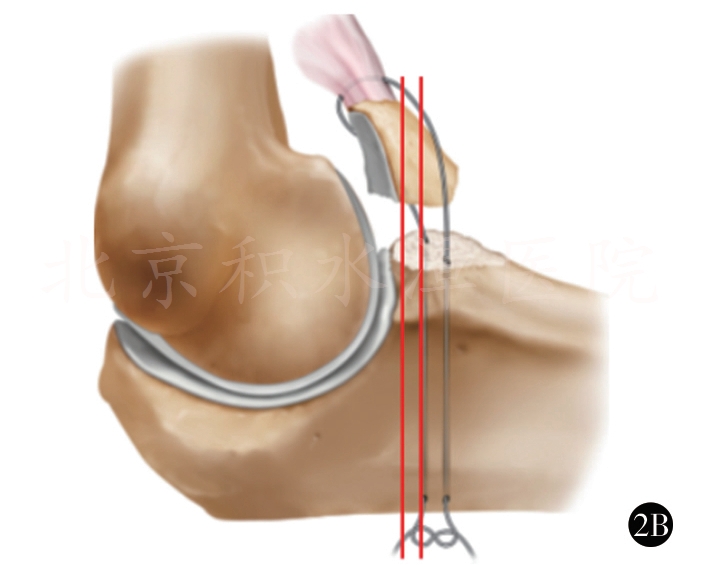
2A,2B 前关节囊套索缝合,冠状突克氏针固定示意图
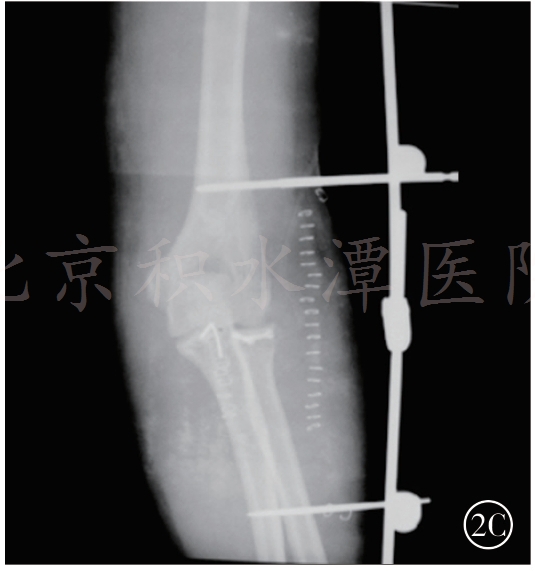
2C 术后 X 线
以2号或5号爱惜邦线缝合附着于冠状突骨块的前关节囊,尺骨嵴做一小切口。自后向前打2个骨孔,分别位于冠状突骨折基底的两侧,使用硬膜外套管针和细钢丝辅助将缝线两端分别经骨孔拉至尺骨背侧,再以2枚(或数枚,视术中情况而定)直径为1.5mm的克氏针自后向前打入。针尖位于骨折基底处,复位冠状突,以这2枚克氏针进行固定;针尾折弯剪短后埋于皮下,再在尺骨后方拉紧缝线并打结固定(如图2,冠状突骨折和前关节囊的处理)。对于损伤严重的患者,前方软组织自尺骨近端前方剥脱,造成肱尺关节有脱位趋势。此时前方关节囊的张力比冠状突的骨性稳定更重要,通过这一方法可维持较好的肱尺关节稳定性。由于冠状突骨折块通常较小,使用螺钉固定容易造成骨折块碎裂,不能获得有效固定,因此不建议使用。肘关节三联征损伤时的冠状突骨折绝大多数为尖部骨折,属于Regan和Morrey分型的Ⅰ度或Ⅱ度损伤,O'Driscoll分型的Ⅰa型或Ⅰb型,一般不超过高耸结节,因此MCL的尺骨附丽点常保持完整。通常无需采用内侧支撑钢板固定冠状突骨折。
桡骨头骨折的处理
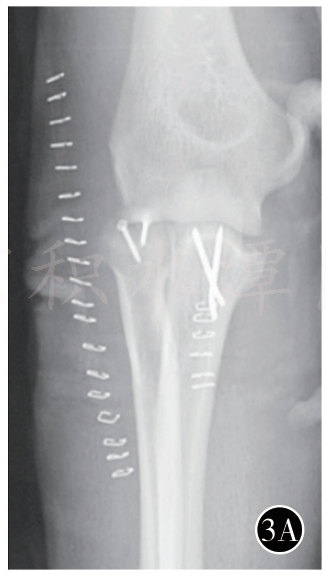
3A 桡骨头埋头螺钉固定
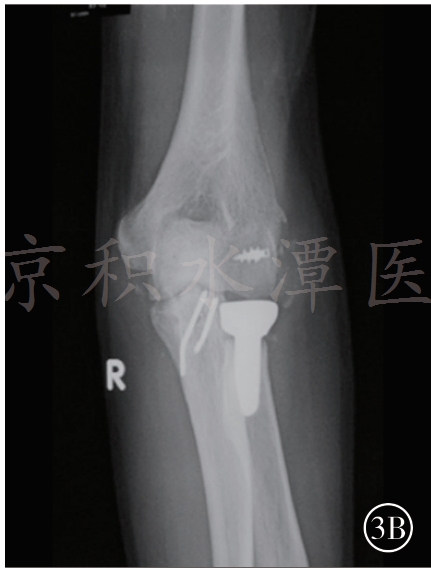
3B 人工桡骨头置换
由于桡骨头为肘关节的稳定提供了重要的前方和外翻支撑作用,因此不能轻易切除。临床上根据术中情况进行固定或置换(图3,桡骨头的固定或置换)。当桡骨头损伤<25%时,因骨折块太小或合并骨质疏松不宜采取内固定,可考虑切除桡骨头骨折块。在切除桡骨头骨折块后,通常需评估肘关节的稳定性。若持续存在肘关节不稳定,则考虑行桡骨头置换术。若桡骨头骨折可修复,则在解剖复位后用较小的埋头螺钉或钢板进行固定,建议采用埋头螺钉固定。若桡骨头和桡骨颈广泛粉碎或骨质很差,则需考虑行人工桡骨头置换术。目前,临床上有多种可用的假体,但通常建议使用组配型假体,术者可根据个体解剖差异确定人工桡骨头的大小及假体柄的直径和高度,以获得最佳的治疗效果。需要明确的是应根据切除的桡骨头来选择桡骨头假体的大小,假体的高度也应与切除骨块的高度一致,以免置入的桡骨头假体过高。“过度填塞”是人工桡骨头置换最常见的并发症,即假体位置过高或假体直径过大,可导致肘关节及前臂活动受限,未达到桡骨头置换的目的。
软组织损伤的修复
除了骨性结构,更要重视软组织损伤的修复。对LCL复合体+伸肌总腱起点进行修复十分关键,可在肱骨外上髁钻孔缝合或采用缝合锚进行修复(图4 软组织损伤的修复)。一般认为,重建LUCL应在伸肘40°~50°位进行缝合,但是在对新鲜创伤修复时,应在屈肘90°位、前臂旋转中立位进行修复,这也是术中最便利的体位。MCL可对抗外翻和防止后内侧旋转不稳定。在患有肘部三联征时,MCL常表现为不完全损伤,因此通常无需刻意附加内侧切口进行修复。在完成骨折和软组织的处理后,检查肘关节稳定性,若麻醉状态下可完全屈伸活动且不发生脱位即认为稳定,不需进行应力试验。这是因为过大的应力可能会造成修复的软组织再次撕裂。另外,在麻醉状态下伸肘位肱尺关节轻度增宽是可以接受的,后期肌肉力量恢复以及软组织瘢痕化会进一步增加稳定性。是否修复MCL尚存有争议。多数学者认为无需修复MCL,因为增加内侧切口显露势必会进一步增加软组织损伤,增加手术创伤,同时增加术后并发症的发生率,特别是发生肘部僵硬的风险。近年来,由于可活动外固定架在临床的广泛应用,更进一步减少了内侧切口的应用。Ring等认为,修复内侧副韧带并不能为增强稳定性提供明显的帮助。Toros等认为,只有经外侧入路显露冠状突骨折比较困难,或术前患者存在尺神经损伤症状时,才可增加内侧入路解决之。查晔军等认为,陈旧肘关节三联征需行内侧切口处理尺神经。
铰链式肘关节外固定架的应用
若术中检查肘关节稳定性良好,短期石膏外固定即可,固定时间不超过1周。在修复骨性结构和韧带后,若肘关节仍存在不稳定时应用可活动铰链式外固定架固定,以保护修复的骨与软组织,维持关节稳定,使患者早期活动。查晔军等将铰链式外固定架应用于肘关节松解术中,既可维持肘关节稳定性,保护粉碎的骨性受损结构和修复的韧带,还可以撑开关节面,并允许早期功能锻炼,疗效较前明显改善。
术后处理
术后早期开始功能康复锻炼,包括肘关节屈伸和前臂旋转练习,循序渐进地进行主动锻炼和轻柔的被动锻炼。在开始锻炼时,应限制30°伸肘,2~3周后完全伸肘,禁止暴力、被动按摩和牵拉肘关节。术后常规应用氨糖美辛100mg/次,3次/d,持续6周。术后留置引流管1~2d,待引流量少于30ml时拔除。注意进行外固定支架的针道护理,通常在术后6~8周骨与软组织获得充分修复后去除外固定架。术后8周,骨性结构和韧带组织完全修复后,开始进行力量训练。根据损伤类型制定术后康复训练方案,基本原则是在维持同心圆性复位并保护骨与软组织修复的前提下开始肘关节的早期活动。
典型病例图解

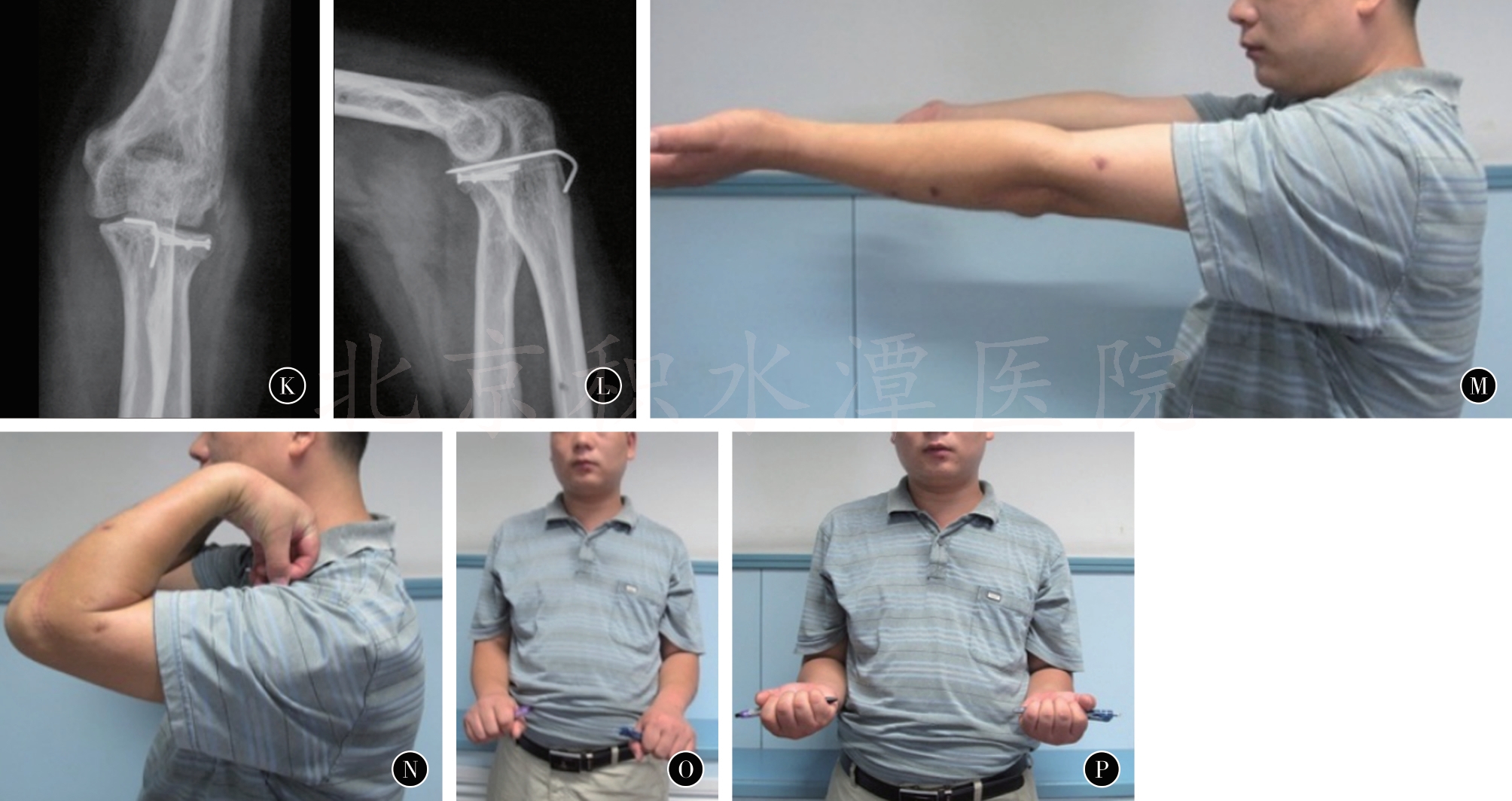
患者男,32岁,肘关节三联征,行急诊手术。A~D图为术前X线及CT示桡骨头及冠状突骨折合并肘关节脱位E~J桡骨头螺钉固定,冠状突套索缝合及克氏针固定,LCL经骨孔缝合固定,铰链式外架固定术后2个月随访X线及体位相,活动范围完全正常,关节对合良好。K~P图为术后1年X线及体位相示活动良好,未发生关节退变及不稳定等并发症
注意事项
1.急诊先行手法复位纠正脱位,临时制动,完善影像学检查。
2.通常采用外侧单一入路解决,如显露或操作困难可联合内侧切口,但一般不需附加内侧切口。
3.重建冠状突和前关节囊稳定性,尽量复位内固定,通常骨折块较小,使用螺钉固定很困难,可用克氏针固定。如骨折块太小或粉碎性骨折则不能行内固定,此时宜采取套索缝合方法固定前方关节囊。
4.重建桡骨头稳定性,建议内固定或行金属假体置换,不建议单纯行桡骨头切除术。
5.重点修复LCL复合体、伸肌总腱止点和(或)后外侧关节囊,尤其是LUCL。
6.完成上述操作步骤后,用铰链式外固定架固定以允许患者早期活动。
参考文献:略