糖尿病是一种慢性代谢性疾病。据WHO数据资料估计在2003年全球有194000000的糖尿病患者,预测到2025年糖尿病患者的人数会超过333000000。踝关节骨折是临床上最为常见的骨折之一,随着人口老龄化的不断发展,老年患者踝关节骨折的发病率也不断升高,在美国临床上大约25%的踝关节骨折需要手术治疗。因此需要手术治疗的老年糖尿病踝关节骨折患者亦会不断增加。但糖尿病会增加术后伤口不愈合,感染以及骨折不愈合的风险。本文回顾性分析自2010年1月至2015年10月北京大学人民医院创伤骨科手术治疗的老年(年龄≥60岁)急性闭合性踝关节骨折87例,其中20例合并糖尿病。比较是否合并糖尿病对于术后治疗效果和并发症的影响。报道如下:
1 资料与方法
1.1 一般资料
本研究87例患者,诊断均为急性闭合性的踝关节骨折。其中非糖尿病组患者67例。男性30例,女性37例;年龄60~85岁,平均66.1岁;车祸伤8例,扭伤59例;骨折依Lange-Hansen分型旋后内收型4例,旋后外旋型41例,旋前外展型5例,旋前外旋型17例。糖尿病组患者20例,男性3例,女性17例;年龄62~80岁,平均68.6岁;车祸伤2例,扭伤18例;骨折依Lange-Hansen分型旋后内收型2例,旋后外旋型12例,旋前外展型3例,旋前外旋型3例。糖尿病组患者有15例既往于内科诊断为糖尿病,规律监测并使用口服药物或胰岛素控制血糖,血糖控制满意;有3例既往被诊断为糖尿病,但未控制血糖;有2例患者入院检查后诊断为糖尿病。糖尿病组患者有2例合并糖尿病视网膜病变;3例合并轻度的足部周围神经病变,表现为足趾感觉减退,但无足部溃疡、感染或Charcot关节病;所有患者术前查体患肢均可触及足背动脉搏动。糖尿病组患者入院空腹血糖8.6~15.8mmol/L,平均12.3mmol/L。
1.2 治疗方法
所有患者入院后均对其骨折和软组织状况进行评估。非糖尿病组患者如创伤时间为8小时以内,软组织条件允许(踝关节肿胀不严重,无张力性水疱),而且无其他手术禁忌,急诊行切开复位内固定(open reduction and internal fixation,ORIF)手术治疗;如创伤时间超过8小时,软组织肿胀严重,则使用石膏或支具对踝关节进行临时固定,进行冰敷及消肿治疗,待软组织状况恢复(踝关节肿胀消退,皮褶征出现,水疱消失)后再行ORIF手术治疗;如果患者合并踝关节脱位,但闭合复位失败或复位后难以维持,则进行麻醉下的闭合复位,使用外固定架临时固定(图1),待软组织状况恢复后二期行ORIF手术治疗。糖尿病组患者不进行急诊手术,在术前评估及血糖控制满意后再行手术治疗;如果患者合并踝关节脱位,但闭合复位失败或复位后难以维持,则一期进行麻醉下的闭合复位外固定架固定,二期行ORIF手术治疗。
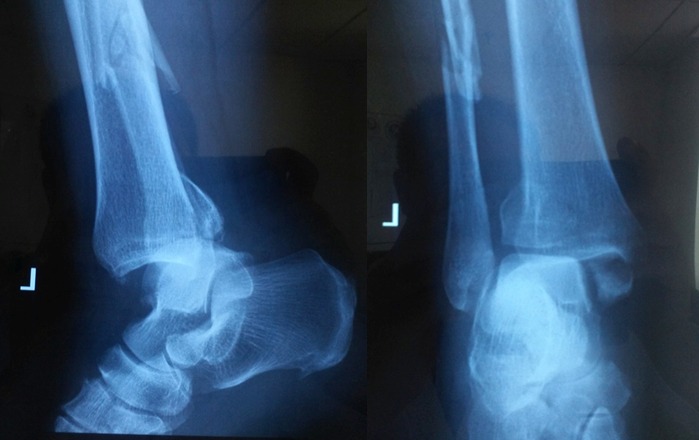
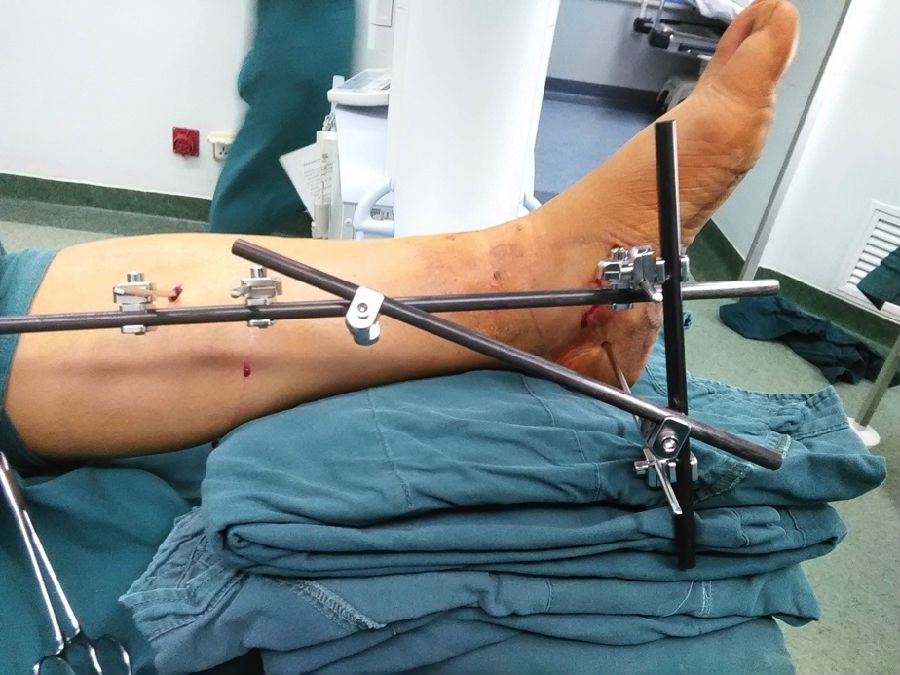
图1 踝关节骨折伴脱位的患者,一期手术进行闭合复位外固定架固定
术后非糖尿病组患者免负重4~6周,糖尿病组患者使用支具制动并免负重8~12周,而后在负重足靴的保护下逐渐负重活动。
糖尿病组患者围手术期均常规监测空腹及三餐后血糖。使用胰岛素控制血糖,即三餐前使用短效胰岛素(优泌林R或诺和灵R)和晚间使用中效胰岛素(优泌林N或诺和灵N)将空腹及三餐后血糖控制于7~11mmol/L。
非糖尿病组最终ORIF手术时间为伤后0~13天,平均7.4天。糖尿病组ORIF手术时间为伤后5~16天,平均10.7天。
1.3 观察与评价指标
评价指标包括术后伤口拆线时间,是否合并伤口并发症,是否存在术后感染,骨折愈合情况以及美国足踝外科学会(American Orthopedic Foot and Ankle Society,AOFAS)踝和后足评分。
1.4 统计学分析
采用SPSS 11.0统计软件对数据进行统计学分析,计量资料采用t检验,P<0.05为差异有统计学意义。
2 结果
本组有85例患者获得随访,非糖尿病组有2例患者失访。随访时间为术后7月~76月,平均34.6月。非糖尿病组伤口拆线时间为术后14~16天,平均14.1天;糖尿病组伤口拆线时间为术后14~21天,平均14.4天;2组患者的术后拆线时间行t检验无统计学差异(P=0.12)。非糖尿病组有2例患者术后出现外踝伤口不愈合,经2~4周的换药治疗后伤口愈合。糖尿病组有2例患者术后内踝伤口不愈合(图2),经4~6周换药治疗后伤口愈合;2例患者术后出现外踝伤口感染,换药治疗无效,于术后8周二次手术清创并取出外踝内固定物。随访时非糖尿病组AOFAS踝和后足评分84~100分,平均90.5分;糖尿病组AOFAS评分82~100分,平均89.1分;2组患者的AOFAS评分行t检验无统计学差异(P=0.54)。随访时所有患者骨折均愈合。
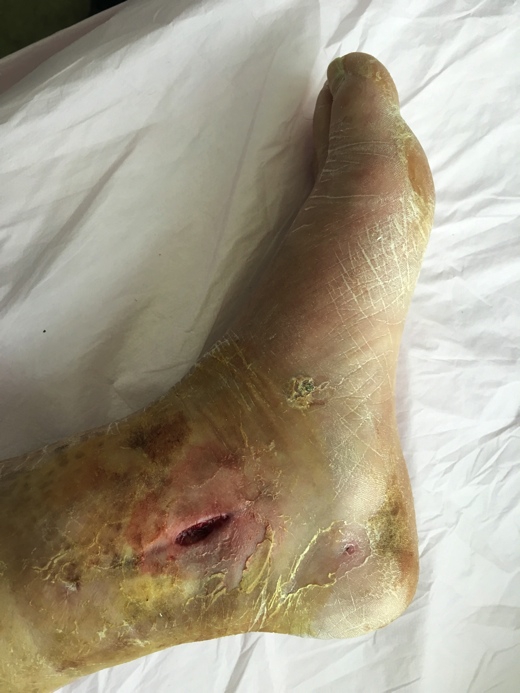
图2 糖尿病组患者术后内踝伤口不愈合
3 讨论
糖尿病的主要表现是血糖增高,其代谢产物会对人体多个靶器官造成损害,从而引起视网膜病变,周围神经病变,周围血管病变以及骨与关节病变等并发症。周围神经病变是糖尿病较为常见的靶器官并发症,在美国约有10%的糖尿病患者在初诊时即伴有不同程度的神经病变。严重的周围神经病变会导致患者保护性感觉的丧失,出现Charcot关节病,伴有Charcot关节病的踝关节骨折患者手术风险很大。而周围血管病变则会影响局部组织的血供,造成组织缺氧,不利于手术伤口的愈合。
糖尿病患者,特别是血糖控制不理想的患者,其术后感染的风险会增加。Wukich等在2010年报道伴有靶器官并发症的糖尿病患者足踝部手术术后感染的发病率明显高于非糖尿病患者,而不伴有靶器官损害的糖尿病并不会增加术后感染的风险,其术后感染率同非糖尿病者无明显差异。该作者在2011年亦报道伴有靶器官损害的糖尿病患者其踝关节骨折术后并发症的发生率较无靶器官损害的糖尿病患者高3.8倍,术后翻修率高5倍。Armstrong等报道了类似的结果,由于糖尿病周围神经病变而失去保护性感觉的患者足踝部手术术后感染率高达6.7%。本研究中虽然2组患者在术后伤口拆线时间上无明显差别,但是糖尿病组患者术后有4例出现伤口并发症,其中有3例术前合并靶器官损害,包括1例合并视网膜病变以及2例合并足部周围神经病变。本研究中糖尿病组20例患者中有5例术前即伴有靶器官损害,因此伴有靶器官损害的糖尿病踝关节骨折患者术后伤口并发症的发病率为60%(3例/5例),明显高于不伴有伴靶器官损害糖尿病踝关节患者的6.7%(1例/15例)以及非糖尿病组的3.1%(2例/65例)。因此伴有糖尿病靶器官损害,特别是周围血管病变和周围神经病变的患者,其踝关节骨折术后伤口并发症的发病率显著提高。
本研究中糖尿病组患者入院后血糖均较外伤前有不同程度的升高,这与创伤应激以及疼痛刺激相关,血糖过高会增加术后伤口并发症的风险,故对于合并糖尿病的闭合性踝关节骨折患者我们主张避免急诊手术,如果骨折脱位难以复位或复位后不稳定难以维持可以进行分期手术。一期闭合复位后使用外固定架固定。而后对患者足部的血管和神经状况进行仔细地评估,特别是检查足背动脉和胫后动脉的搏动,搏动存在说明血供足够术后伤口愈合,如果动脉搏动消失则必须进一步检查患者的周围血管状况,可行踝-肱指数的测量并请血管外科医生干预。等待患者血糖控制满意且软组织条件恢复后再行最终的ORIF手术,而且术中需要仔细地进行软组织的处理,术后应注意由于手术或麻醉刺激引起的血糖波动,及时调整胰岛素的剂量,以期降低术后软组织并发症和感染的风险。
目前基础研究和临床研究均证实糖尿病同骨折延迟愈合相关。这可能与细胞增殖,血管长入,骨痂的矿化和重塑受到影响有一定的关系。Kayal等发现糖尿病会增加破骨细胞的活性,从而引起软骨吸收,影响骨痂的形成。因此Wukich等推荐对于糖尿病踝关节骨折患者采用坚强的内固定,同时延长患者术后不负重的时间。我们也遵从该原则,尽可能地采用绝对稳定的方式进行内固定,术后使用支具进行保护性制动,并延长术后免负重的时间,取得了满意的结果,糖尿病组患者骨折均获得愈合,随访时AOFAS评分同非糖尿病组相比无显著性差异。
综上所述,不伴有靶器官损害的糖尿病老年踝关节骨折患者手术治疗可以取得满意的疗效,而伴有靶器官损害的患者术后并发症的发病率较高。对于合并糖尿病的踝关节骨折患者,仔细的术前评估,良好的围手术期血糖控制,合理的分期手术,术中小心的软组织处理,坚强的骨折内固定,术后的保护性制动以及避免早期负重是取得良好治疗效果的关键。
参考文献(略)